en 19-årig mandlig universitetsstuderende uden medicinsk historie præsenteret for evaluering af en “blind plet” i højre øje af to ugers varighed efter 21.August 2017, solformørkelse. Patienten rapporterede, at han intermitterende kiggede på formørkelsen uden øjenbeskyttelse i alt 2,5 minutter og tog pauser for at se væk hvert 10.til 15. sekund.
han bemærkede scotoma bare nasal til fiksering i højre øje, der startede cirka en time efter formørkelsen. Han bemærkede ingen progressiv udvidelse af scotoma eller nye scotomer i de efterfølgende dage og fandt ud af, at den “blinde plet” var blevet mindre mærkbar over tid. Hans øjenhistorie var ikke bemærkelsesværdig.
undersøgelsesresultater
bedst korrigeret synsstyrke var 20/20 i begge øjne, og intraokulært tryk var normalt. Der blev ikke påvist nogen afferent pupilledefekt. Visuelle felter var fulde efter konfrontation bilateralt. Men på Amsler grid test lokaliserede han et lille område af metamorfopsi bare nasal til fiksering i højre øje.
den forreste segmenteksamen var normal i begge øjne. Fundusundersøgelse var ikke bemærkelsesværdig i begge øjne uden tilsvarende makulære fund i højre øje for at forklare hans symptomer (Figur 1).
oparbejdning
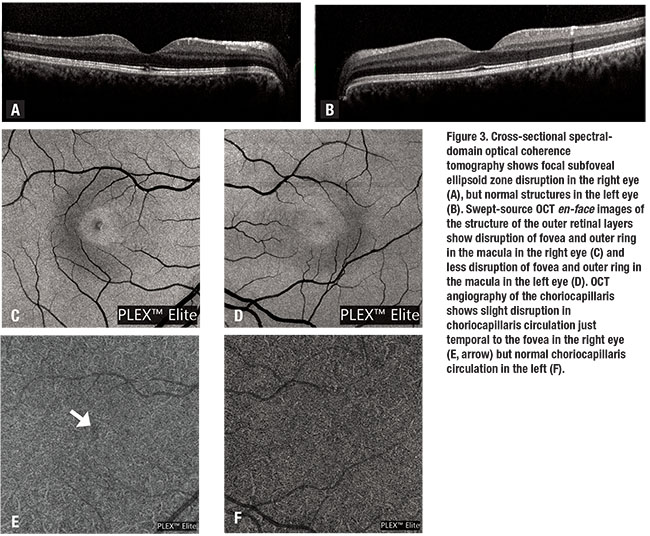
Fundus autofluorescens (FAF) var normal i begge øjne (figur 2). Spektral-domæne optisk kohærens tomografi (SD-OCT) i højre øje viste normal foveal kontur med et fokalområde af subfoveal ellipsoid områdetab, der måler cirka 150 liter (figur 3a). SD-OCT i venstre øje var normalt (figur 3b). RPE var intakt i begge øjne.
fejet kilde OCT en-ansigtsbilleder af de ydre nethindelag viste forstyrrelse af fovea og en ydre perifoveolær ring af forstyrrelse i højre øje (figur 3C) og mindre fremtrædende forstyrrelse af perifoveolær makula i venstre øje (figur 3D).
SS-OCT angiografi i højre øje viste fokal uregelmæssighed af choriocapillaris-cirkulationen svarende til områderne med overliggende ydre nethindetab (figur 3e). SS-OCT-A i venstre øje viste normal choriocapillaris cirkulation, der syntes asymmetrisk sammenlignet med det berørte højre øje (figur 3F).
diagnose og styring
baseret på denne patients historie med at se formørkelsen uden øjenbeskyttelse og det fokale subfoveale ellipsoidområde tab, var vores diagnose sol retinopati. Ingen evidensbaseret terapi er tilgængelig til behandling af solretinopati, men vi rådede patienten til at starte på AREDS2-vitaminer og sørgede for opfølgning på en måned.
Diskussion
sol retinopati er retinal fornærmelse forårsaget af
foto-oksidativ skade fra ubeskyttet udsættelse for solen. Det kan også forekomme i forbindelse med langvarig eksponering for et driftsmikroskop, buesvejsning eller lasere. Det forekommer mere almindeligt hos yngre patienter,der har en klar krystallinsk linse, der tillader højere transmission af UV-B-lys, 1 og mere almindeligt hos mænd end kvinde.
symptomer inkluderer typisk sløret syn med et centralt eller paracentral scotoma, undertiden med chromotopsi, metamorfopsi, fotofobi og hovedpine. Typisk påvirkes begge øjne, men tilstanden kan være asymmetrisk. Visuel skarphed ved præsentation varierer typisk fra 20/20 til 20/60, men er rapporteret at være så dårlig som 20/200.2 så lidt som et minuts fiksering på solen kan forårsage sol retinopati, selvom øget intensitet og varighed af eksponering kan føre til mere alvorlig patologi.3
hornhinden, forkammeret og den voksne linse absorberer lys i det synlige spektrum, UV-C, UV-B og en del af UV-A-spektret. Imidlertid passerer visse bølgelængder af synligt og UV-lys stadig gennem nethinden, hvilket forårsager dannelsen af reaktive iltarter, hvilket resulterer i oksidativ skade på nethindepigmentepitelceller og omgivende fotoreceptorer. Lipofuscin i RPE er meget fotoreaktivt, og kortere bølgelængdelys forårsager induktion af reaktive iltarter i lipofuscin, der igen forårsager efterfølgende skade på RPE.3 ved skade på det understøttende RPE-lag kan fotoreceptorsegmenter også gennemgå sekundær skade.
Fundus undersøgelse kan forekomme normal; imidlertid, klassisk beskrevne ændringer inkluderer en gullig-hvid foveal plet med omgivende mørk granulær pigmentering, der forekommer en til tre dage efter skaden.3 Dette kan udvikle sig til en godt omskrevet rød plet efter 10 til 14 dage. Forbigående makulært ødem kan også forekomme. I den kroniske fase kan den makulære læsion få en gullig farve med uregelmæssige grænser af RPE-plettering.4
den mest følsomme diagnostiske billeddannelsesteknik er OCT, som typisk udviser reduceret reflektivitet fra RPE med forstyrrelse af de indre og ydre fotoreceptorsegmenter.3,4 OCT strukturelle ændringer er ikke konsistente blandt tilfælde, men akutte ændringer inkluderer overvejende forstyrrelse af RPE og ydre fotoreceptorsegmenter.2 akutte ændringer kan forsvinde, men patienter med kronisk synstab har ofte OCT-fund af indre og ydre fotoreceptor-segmentskade, hvilket viser permanent forstyrrelse af fotoreceptorer.2
FAF kan vise en hypoautofluorescerende fovea med en svag uregelmæssig ring af hyperautofluorescens.5 Hypoautofluorescens skyldes mangel på lipofuscin fra tab af RPE og fotoreceptorer. Fluoresceinangiografi kan vise punkterede vinduesdefekter eller parafoveal lækager, der korrelerer med skade på RPE og fotoreceptorer, men er ofte inden for normale grænser.4,6 OCT angiografi kan detektere subtile mikrovaskulære abnormiteter og give omfattende detaljer om retinal vaskulatur. Der er ikke offentliggjort arbejde vedrørende OCT-A hos patienter med solretinopati, men det kan være nyttigt i fremtidige undersøgelser af denne sygdom.3
nedsat synsstyrke ved solretinopati er ofte selvopløsende, og prognosen er korreleret med indledende synsstyrke og fotoreceptorskade den okt.3,7 en undersøgelse fra Nepal viste, at mere end 80 procent af 319 patienter med solretinopati havde en endelig synsstyrke på 20/40 eller bedre.8 i en sagsserie på 36 patienter med solretinopati fra en solformørkelse i 1995 i Pakistan havde 72 procent af patienterne fuld syngenopretning, og yderligere 19 procent havde delvis bedring, hvor maksimal bedring fandt sted mellem to uger og seks måneder.9
en anden sagsserie viste, at de fleste patienter fik syn inden for to til fire uger, og skarphed før eksponering på 20/50 eller bedre havde tidligere og mere gunstig visuel bedring.10 der er dog patienter fra alle disse undersøgelser,der oplevede vedvarende centrale eller paracentrale scotomer, 8-10, og patienter oplevede ingen yderligere forbedring af synsstyrken efter seks til 18 måneder.9,10
der findes ingen evidensbaseret behandling af solretinopati. Steroider er blevet foreslået som behandling for akut sol retinopati på grund af deres antiinflammatoriske virkninger og til behandling af associeret makulært ødem. Imidlertid har det makulære ødem forbundet med solretinopati vist sig at forbedre sig selv, og prognosen er variabel med steroidadministration. Brug af steroider placerer også patienten i fare for andre komplikationer, såsom dannelse af grå stær, forhøjet intraokulært tryk eller central serøs chorioretinopati.3
da mekanismen for skade i solretinopati menes at være frie radikaler, er der også foreslået antioksidanter for at beskytte mod UV-skader fra solretinopati. 11, men der er ingen sikkerhed for, om administration af antioksidanter efter UV-eksponering kan hjælpe visuel genopretning i tilfælde af solretinopati.
da der ikke findes dokumenterede terapier til solretinopati, har nethindespecialisten et ansvar for at deltage i forebyggende pleje og patientuddannelse. Fællesskabets opsøgende i tider med vigtige begivenheder såsom en solformørkelse er vigtig for at uddanne patienter om sikker visningspraksis. RS
1. Ma, Turner PL. Ultraviolet-B fototoksicitet og hypotetisk fotomelanomagenese: intraokulær og krystallinsk linsefotobeskyttelse. Am J Ophthalmol. 2010;149:543-549.
2. Chen KC, Jung JJ, Aisman A. high definition spektral domæne optisk kohærens tomografi fund i tre patienter med sol retinopati og gennemgang af litteraturen. Åben Ophthalmol J. 2012; 6: 29. https://www-ncbi-nlm-nih-gov.offcampus.lib.washington.edu/pmc/articles/PMC3394112/. Adgang Til 28. September 2017.
3. Begaj T, Schaal S. sollys og ultraviolet stråling-relevante retinale implikationer og nuværende styring. Surv Ophthalmol. 2017 September 18. Epub foran print.
4. Sol retinopati: sammenligning af optisk kohærens tomografi (OCT) og fluorescein angiografi (FA). Nethinden. 2009;29:1340-1345.
5. Brurist C, Mariotti C, Franco ED, Fisher Y, Guidotti JM, Giovannini A. sol retinopati: en multimodal analyse. Case Rep Ophthalmol Med. 2013; 2013:906920 Epub 2013 Februar 12.
6. Dhir SP, Gupta A, Jain er. Eclipse retinopati. Br J Ophthalmol. 1981;65:42-45.
7. Klemencic S, McMahon J, Upadhyay S, Messner L. Spektral domæne optisk kohærens tomografi som en forudsigelse for visuel funktion ved kronisk solmakulopati. Optom Vis Sci. 2011;88:1014-1019.
8. Rai N, Thuladar L, Brandt F, Arden GB, Berninger TA. Sol retinopati. En undersøgelse fra Nepal og fra Tyskland. Doc Ophthalmol. 1998;95:99-108.
9. En AA, Khan T, Mohammad S, Arif AS. Eclipse retinopati: opfølgning af 36 tilfælde efter April 1995 solformørkelse i Pakistan. J Ayub Med Coll Abbottabad. 2002;14:8-10.
10. MacFaul PA. Visuel prognose efter sol retinopati. Br J Ophthalmol. 1969;53:534-541.
11. Omega-3 fedtsyrer til aldersrelateret makuladegeneration: aldersrelateret Øjensygdomsundersøgelse 2 (AREDS2) randomiseret klinisk forsøg. JAMA. 2013;309:2005-2015.