Aaron Fairbanks BS, Lorraine Myers (Provencher) MD, vil Flanary MD, Laura Varner, H. Culver Boldt MD
4.februar 2016
okulær ultralyd, også kendt som okulær ekkografi, “ekko” eller en B-scanning, er en hurtig, ikke-invasiv test, der rutinemæssigt anvendes i klinisk praksis for at vurdere øjets strukturelle integritet og patologi. Det kan give yderligere oplysninger, der ikke let opnås ved direkte visualisering af okulært væv, og det er især nyttigt hos patienter med patologi, der forhindrer eller tilslører oftalmoskopi (f.eks. store hornhindeopaciteter, tæt grå stær eller glasagtig blødning) (1).
nogle akademiske centre anvender en højtuddannet okulær ultrasonograf til at udføre okulær ultralyd i almindelig åbningstid. Derfor kan oftalmologiske beboere mangle teknisk og praktisk erfaring med okulær ultralyd. Disse mangler fremhæves, når man ser patienter efter timer, mens man er på vagt. Færdighed i at udføre okulær ultralyd er et uvurderligt værktøj til vagtlægen, der søger hurtigt, sikkert og billigt at undersøge kloden og korrekt triage en patient. Bemærk venligst, at i forbindelse med en mistænkt åben globusskade bør ekkografi kun udføres af en erfaren ekkograf, da tryk på øjet kan forårsage yderligere skade. Her, vi præsenterer en enkel, indledende “on-call survival guide” for oftalmologiske beboere, der bruger okulær ultralyd.
- okulær Ultralydsteknik
- En Trinvis Tilgang
- Tværgående Udsigt 1: T12 (kvadrant centreret klokken 12)
- Tværgående Udsigt 2: T6 (kvadrant centreret klokken 6)
- tværgående udsigt 3: T3 (kvadrant centreret klokken 3)
- Tværgående Udsigt 4: T9 udsigt (kvadrant centreret klokken 9)
- langsgående makula (LMAC) udsigt
- Resume
- tillæg: Supplerende oplysninger om okulær ultralyd (2)
- Foreslået Citationsformat
okulær Ultralydsteknik
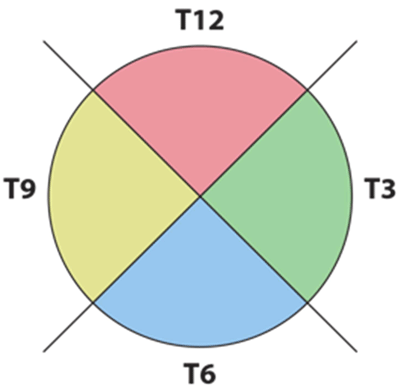
man kan undersøge hele kloden i kun fem manøvrer, dvs.fire dynamiske kvadrantvisninger og endnu en statisk skive gennem makula og optisk skive, også kendt som langsgående makula (LMAC). Kvadrantvisningerne er betegnet T12, T3, T6 og T9. Disse nummererede kvadranter svarer til et urflade overlejret på øjet. For eksempel er T12 en visning gennem øjets overlegne kvadrant, T3 næsekvadranten i højre øje (temporal kvadrant i venstre øje) og så videre (Figur 1) (2).
|
|
|
|
Figur 1: skematisk af ultralyd kvadranter |
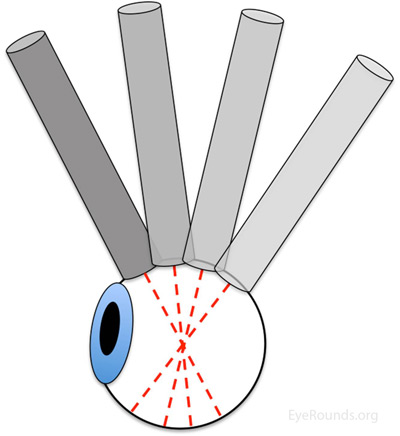
figur 2: limbus-til-forniks rotationsbevægelse |
ultralydbilleder kan opnås gennem patientens øjenlåg (som afbildet i denne tutorial) eller med sonden direkte på overfladen af øjet med passende topisk anæstesi. Begynd med gevinsten på høj. Patienten skal se i retning af kvadranten, der skal evalueres. Markøren på sonden er altid orienteret overordnet eller nasalt efter konvention. Brug en limbus-til-forniks rokkende, roterende bevægelse, så spidsen af sonden bevæger sig en lille afstand, mens bunden af sonden bevæger sig en større afstand (figur 2) (3). Sonden roterer rundt om kloden, så lydbølgerne altid passerer gennem midten af øjet. Denne rotationsbevægelse maksimerer mængden af nethinden visualiseret under scanningen. Se afsnittet” Yderligere oplysninger ” for flere detaljer.
En Trinvis Tilgang
Tværgående Udsigt 1: T12 (kvadrant centreret klokken 12)
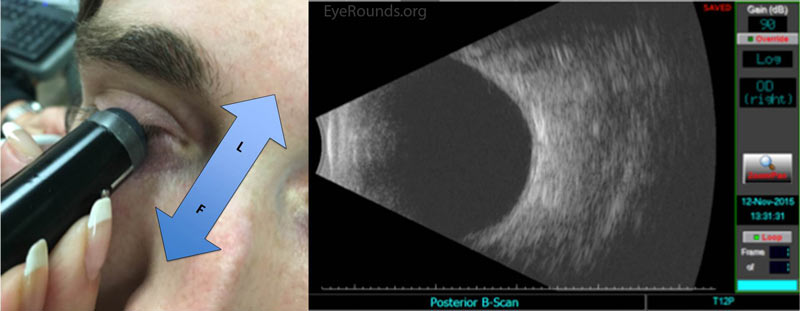
figur 3: Bed patienten om at slå op. Placer din sonde på det underordnede aspekt af kloden med markøren orienteret nasalt. Begynd ved limbus (L) og find den optiske nerveskygge, både for at orientere dig og forsikre dig om, at du afbilder det bageste segment. Fej langsomt din sonde mod den underordnede forniks (F), indtil visualiseringen af T12-kvadranten er afsluttet. Gentag om nødvendigt. Husk at centrere enhver patologi langs billedets ækvatoriale plan for den bedste opløsning.
Tværgående Udsigt 2: T6 (kvadrant centreret klokken 6)
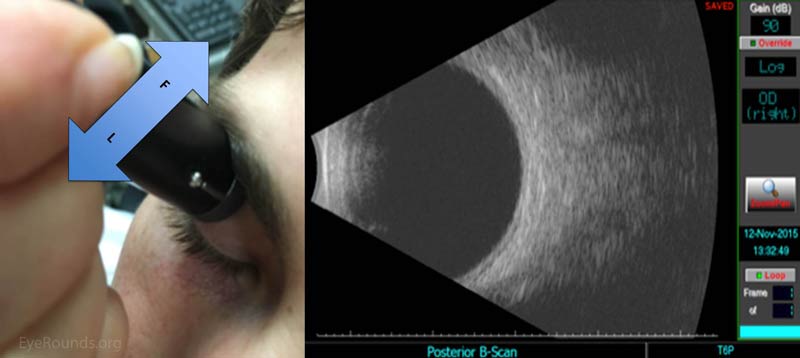
figur 4: bed patienten om at se ned. Placer din sonde på det overlegne aspekt af kloden med markøren rettet nasalt. Begynd igen ved limbus (L)). Sørg for, at du har et billede af nethinden og synsnerven, før du fejer sonden mod den overlegne nethinde (F). Gentag om nødvendigt, centrere enhver patologi.
tværgående udsigt 3: T3 (kvadrant centreret klokken 3)
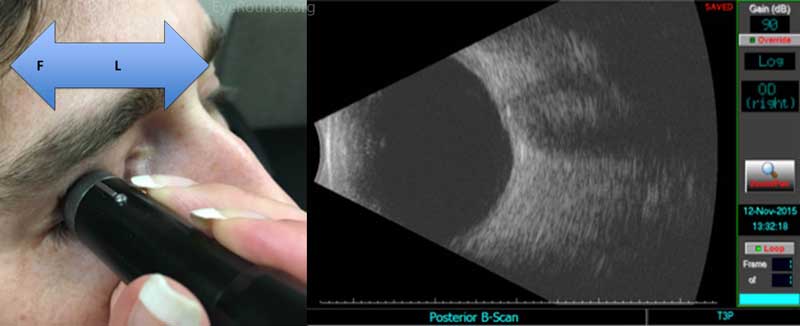
figur 5: Husk, at for at scanne øjets mediale og laterale kvadranter skal sondemarkøren pege overordnet. For T3-kvadranten i patientens højre øje skal du instruere patienten om at se til venstre. Placer sonden på den temporale limbus (L). Når du har fået et billede af nethinden og synsnerven, skal du forsigtigt feje sonden til forniks (F) for at afslutte evalueringen af denne kvadrant. For at se T3-kvadranten i venstre øje skal patienten stadig se til venstre, men sonden placeres ved den mediale limbus med markøren orienteret overordnet.
Tværgående Udsigt 4: T9 udsigt (kvadrant centreret klokken 9)
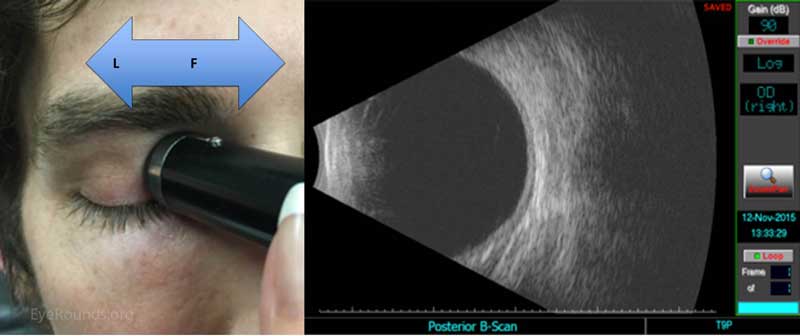
figur 6: Scanning af T9-kvadranten i højre øje er simpelthen den omvendte scanning af T3-kvadranten. Med sondemarkøren orienteret overordnet, instruer patienten om at rette blikket mod højre. Placer sonden på kloden ved nasal limbus (L). For T9-kvadranten i venstre øje skal du placere sonden ved den tidsmæssige limbus. Fortsæt, igen med en limbus-til-forniks (F) roterende fejende bevægelse.
langsgående makula (LMAC) udsigt
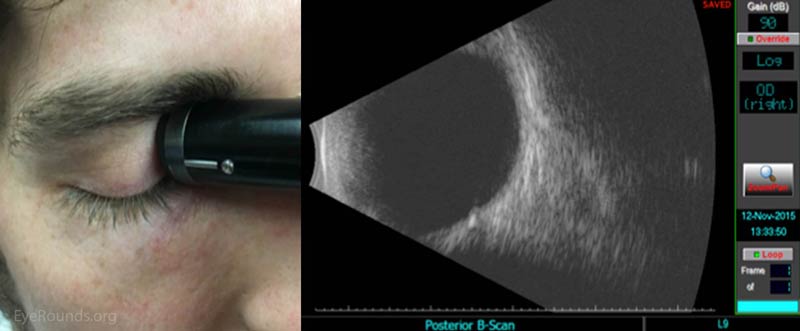
Figur 7: Lmac-visningen giver mulighed for korrekt visualisering af makulaen og synsnerven. Placer forsigtigt sonden på det nasale aspekt af øjet med patientens blik rettet midlertidigt. Bemærk: for denne position skal sondens markør rettes mod eleven i stedet for overordnet. En langsgående scanning er den eneste scanning, hvor dette sker! I denne opfattelse vil synsnerven være under makulaen. Manøvrer sonden for at bringe makulaen ind i midten af billedet for at opnå den bedste opløsning.
Resume
øjenlægen skal være dygtig til okulær ultralyd, da det er et uundværligt værktøj til diagnose og triage af oftalmiske nødsituationer. Man kan systematisk undersøge hele kloden med kun fem manøvrer, dvs.fire dynamiske kvadrantvisninger og en langsgående snit gennem makula og skive. Man skal altid huske, at dette blot er et udgangspunkt, og en mere detaljeret, omfattende ultralydsundersøgelse bør styres af yderligere kliniske data og foreløbige ultralydsfund.
tillæg: Supplerende oplysninger om okulær ultralyd (2)
- 10 mm) anvendes i okulær ekkografi, fordi de producerer et billede med større opløsning end lave frekvenser. Selvom dette kommer på bekostning af dårligere vævspenetration, bevarer høje frekvenser tilstrækkelig penetration til korrekt at undersøge de sarte okulære strukturer.
- B-scanningen skaber et todimensionelt billede fra en meget tynd skive væv orienteret vinkelret på sondens cylinder.
- området med den bedste opløsning er langs sondens midterakse parallelt med selve sonden. Således skal området af interesse placeres langs billedets ækvatoriale linje. I okulær ultralyd vises nethinden på højre side af billedet; det er her enhver patologi skal fokuseres.
- jo tættere vævet er, jo lysere (hyperechoic) vil det fremstå og omvendt. Hvis vævet er tæt nok, vil det kaste en “skygge” direkte bag det og forhindre, at vævet evalueres.
- da forstærkningen justeres højere, visualiseres svagere signaler lettere (glasagtige opaciteter, posterior glasagtig frigørelse, små fremmedlegemer osv.). Da forstærkningen justeres lavere, visualiseres stærkere signaler lettere (masser, tumorer osv.) og de svagere signaler kan være fraværende.
- for tværgående billeder er markøren på sonden altid orienteret overordnet eller nasalt efter konvention. Dette gør det muligt for enhver læser at fortolke dine billeder givet det angivne snit (f.eks.
- den mest effektive metode til at undersøge omfanget af nethinden under en B-scanning er at bruge limbus-til-forniks teknik. For at udføre denne teknik skal ultrasonografen forsigtigt glide sonden fra øjets limbus til forniks i en fejende bevægelse for at maksimere mængden af nethinden visualiseret under scanningen.
- efter konvention overlejres et urskive på hvert øje for at identificere de kvadranter, der skal scannes, svarende til den metode, der bruges til at beskrive funduslæsioner. Mens T12 og T6 forbliver overordnet og underordnet (henholdsvis) på hvert øje, er T3-kvadranten på patientens højre øje placeret nasalt, mens den til venstre er den tidsmæssige kvadrant. Det samme gælder for T9-kvadranten, som er placeret midlertidigt på højre øje og nasalt på venstre øje.
- Byrne SF, grøn RL. Ultralyd af øjet og kredsløb. 2. udgave. St. Louis: Mosby År Bog; 2002.
- Boldt HC, Ossoinig KC, varsler LL, Fuhrmesiter L. Echography. http://www.medicine.uiowa.edu/ øje / ekkografi. Adgang til 25. November 2015.
- Valdron RG. Kontakt B-Scan Ultrasonografi. Emory Eye Center. 2003:1-9.