abstrakt
miltinfarkt (SI) er en sjælden klinisk diagnose, der typisk er karakteriseret ved symptomer på mavesmerter, kvalme og opkastning. Her giver vi et unikt tilfælde af SI, præsentere som akut venstre-sidet brystsmerter. Denne usædvanlige præsentation førte os til forkert at fokusere den indledende undersøgelse på sygdomme af hjerteoprindelse. Den resulterende forsinkelse i korrekt diagnose af miltinfarkt og tilstrækkelig behandling er beskrevet. Denne sag fremhæver behovet for at overveje SI hos patienter med akut brystsmerter, især i nærvær af prædisponerende faktorer, såsom hæmatologisk malignitet eller autoimmune reumatiske sygdomme.
nøgleord
miltinfarkt, brystsmerter, systemisk lupus erythematosus
introduktion
miltens infarkt er en sjælden klinisk begivenhed med den årlige forekomst lavere end 0,00999 – 0,0194% blandt den generelle befolkning . Miltinfarkt (SI) er for det meste forbundet med traumer eller hæmatologiske lidelser, såsom seglcellesygdom, lymfom, leukæmi og myelofibrose . Andre mindre almindelige disponerende faktorer er hjerteemboli i indstillingen af atrieflimren eller infektiv endokarditis og trombose under prokoagulantstatus, såsom systemisk infektion . En anden gruppe af patologiske enheder, der er tæt forbundet med SI, er autoimmune reumatiske sygdomme, især systemisk lupus erythematosus (SLE) og granulomatose med polyangitis (GPA) . Klinikere bør yderligere undersøge det faktum, at SI kan være det første tegn på underliggende sygdom, da tidlig anerkendelse og intervention kunne forbedre en patients prognose
almindelige symptomer på SI inkluderer mavesmerter, kvalme og opkast. SI kan også ledsages af feber, leukocytose, forhøjede niveauer af LDH eller trombofili . Patienter med SI kan også forekomme i hæmoragisk chok fra massiv abapulær blødning i milten . Heri, vi leverer et unikt tilfælde af SI, atypisk præsentere som akut venstre-sidet brystsmerter, der udgjorde en ægte diagnostisk udfordring.
Case report
en 25-årig mand med en historie med systemisk lupus erythematosus (SLE) og slutstadiet nyresygdom (ESRD) præsenteret for akutafdelingen med en akut venstre-sidet brystsmerter, der begyndte to timer tidligere. Patienten beskrev smerten som skarp og vedvarende, der udstrålede til hans venstre skulder og overarm. Han rapporterede at have koldsved i forbindelse med brystsmerter, men nægtede dyspnø eller kvalme. Ved fysisk undersøgelse var hans blodtryk, hjerterytme, åndedrætsfrekvens, temperatur og iltmætning ved stuetemperatur henholdsvis 207/119 mmHg, 109/min, 18/min, 98,2 liter F og 98%. Bortset fra hypertension, takykardi og takypnø blev der ikke noteret andre unormale fund ved fysisk undersøgelse. Hans EKG afslørede sinusrytme og hjertesymer var normale. Ultralyd og røntgen af brystet viste ikke unormale fund. Kontrastforstærket CT i brystet, maven og bækkenet afslørede miltinfarkt med omfattende vaskulære forkalkninger i miltarterien (Figur 1). Patienten forbedrede sig gradvist ved behandling med kontinuerlig heparininfusion med en hastighed på 1.700 til 2.700 enheder/time. på den tredje dag af indlæggelse blev han skiftet fra heparin til apiksaban, og derefter blev han udskrevet.
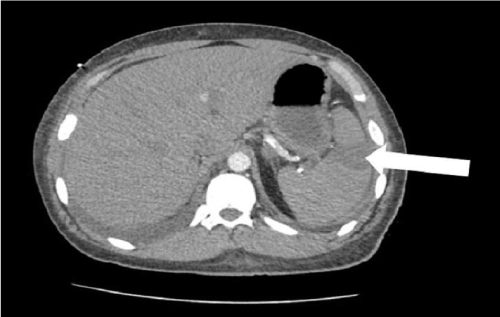
Figur 1. Miltinfarkt (pil) på aksial sektion af kontrast forbedret computertomografi af maven.
Diskussion
miltinfarkt (SI) forekommer mest hos personer med de førnævnte prædisponerende faktorer. Ubehandlet miltinfarkt kan resultere i udvikling af miltabces eller pseudocyst, eller det kan forårsage blødning med efterfølgende miltbrud . Det er således vigtigt for klinikere at opretholde et højt indeks for mistanke om miltinfarkt hos patienter med sygdomme, der vides at være forbundet med denne komplikation, der har uforklarlige brystsmerter.
hos vores patient var systemisk lupus erythematosus (SLE) og slutstadiet nyresygdom (ESRD) mest sandsynligt at have bidraget til udviklingen af SI. SI hos patienter med SLE er for det meste forårsaget af arteriel trombose, fremmet af autoantistofinduceret endotelskade . Forhøjede niveauer af proinflammatoriske cytokiner og kemokiner letter også den trombotiske proces . Som et resultat estimeres levetidsforekomsten af trombose blandt patienter med SLE til at være 9 – 37 %. Protrombotisk diatese har tendens til at være stærkere hos patienter med længere sygdomsvarighed . Trombotiske hændelser forekommer typisk i omløb, der involverer hjerne, øjne og distale arme og ben. SLE-inducerede tromboser involverer dog sjældent den splanchniske cirkulation .
uremisk blødningstendens er en veletableret komplikation fra slutstadiet-nyresygdom (ESRD). Ikke desto mindre er patienter med ESRD 5,6 gange mere tilbøjelige til at udvikle venøs trombose end den generelle befolkning. På samme linje er arteriel trombose 8,4 – 11,9 gange mere almindelig blandt patienter med ESRD sammenlignet med den generelle befolkning . Øget niveau af oksidativ stress hos ESRD-patienter forårsager omfattende endotelskade. ESRD er også forbundet med absolut protein S-mangel og funktionel protein C-mangel. ESRD-patienter har også en tendens til at have et højt niveau af tumornekrosefaktor-Karr (TNF-Karr), interleukin-6 (IL-6), C-reaktivt protein (CRP) og fibrinogen. De forhøjede koncentrationer af alle disse proinflammatoriske cytokiner og akutte fase reaktanter antyder, at ESRD involverer systemisk inflammation. Systemisk betændelse favoriserer Pro-trombotisk frem for antitrombotiske kaskader .
oprindeligt kan diagnosticering af SI vise sig at være en hård opgave, da manglen på patognomonisk biomarkør udgør en stor udfordring for diagnosen. Der er dog forskellige billeddannelsesmetoder, der hjælper klinisk undersøgelse. Ved sonografisk billeddannelse vises akut SI som en perifer kile hypoechoisk læsion . Computeriseret tomografi (CT) med kontrast foretrækkes frem for sonografi på grund af bedre opløsning af miltlæsioner. Ved CT-scanning vises SI som et segmentalt kileformet område med lav dæmpning. Andre former for billeddannelse, der er i stand til at visualisere SI, inkluderer magnetisk resonansafbildning (MRI) og scintigrafi . Ejer til sjældenheden ved SI, der er endnu ikke tilstrækkelig dokumentation til at vurdere følsomhed og specificitet af forskellige billeddannelsesmetoder for SI.
midtpunktet i SI-behandling består af understøttende terapi, såsom intravenøs hydrering, blodtransfusion og analgesi, når det er nødvendigt. Patienter med symptomer, der brydes til konservativ behandling, gennemgår generelt splenektomi. Tæt overvågning med fokus på kardiovaskulær status er kritisk ved tidlig påvisning og intervention af kendte komplikationer af SI, som inkluderer følgende: miltruptur, blødning, abscess eller pseudocyst . Behandling, der er specifik for underliggende etiologi for SI, er også af største vigtighed. Infektionssygdomme, der vides at være forbundet med SI, berettiger også korrekt behandling, disse inkluderer infektiøs mononukleose, malaria og babesiose .
for patienter med Si sekundært til arteriel eller venøs trombose kan antikoagulationsbehandling med heparin eller varfarin, trombolytisk behandling, perkutan eller mekanisk trombektomi anvendes . Terapeutisk aferese, såsom erythrocytaferese og leukocytaferese, er blevet almindeligt anvendt til vaso-okklusiv episode sekundært til seglcellesygdomme eller hæmatologisk malignitet .
konklusion
sammenfattende beskriver denne rapport atypisk præsentation af SI som brystsmerter. Så vidt vi ved, er der kun et andet tilfælde, der rapporterede miltinfarkt, der præsenterede sig som brystsmerter . Ved at rapportere denne sag, vi håber at øge bevidstheden om denne ofte over-kiggede komplikation af sundhedsudbydere.
- Caremani M, Occhini U, Caremani A, Tacconi D, Lapini L, et al. (2013) fokale miltlæsioner: amerikanske fund. J Ultralyd 16: 65-74.
- Kumar s, Gupta N, Singh NP, Valson S (2006) Flere Miltinfarkter hos en Patient med udvidet kardiomyopati: en usædvanlig ætiologi. J Indiske Acad Clin Med 7: 239-242.
- Fishman D, Isenberg DA (1997) Miltinddragelse i reumatiske sygdomme. Semin Arthritis Rheum 27: 141-155.
- Laurence YR, Pokroy R, Berroy D, Aharoni D, Hain d, et al. (2010) miltinfarkt: en opdatering af Vilhelm Oslers observationer. Isr Med Assoc J 12: 362-365.
- Oakin E, Cetinkaya O, Baloglu Kaya F, Acar N, Cevik AA (2016) en sjælden årsag til akut mavesmerter: Miltinfarkt (Sagsserie). Turk J Emerg Med 15: 96-99.
- Beeson MS (1996) miltinfarkt, der præsenteres som akut mavesmerter hos en ældre patient. J Emerg Med 14: 319-322.
- Basan M, Vaccarino A, Marletto F (2015) systemisk lupus erythematosus og trombose. Tromb J 13: 16.
- Frieri M (2012) accelereret aterosklerose i systemisk lupus erythematosus: rolle af proinflammatoriske cytokiner og terapeutiske tilgange. Curr Allergi Astma Rep 12: 25-32.
- Burgos PI, Alarc Lutn GS (2009) trombose i systemisk lupus erythematosus: risiko og beskyttelse. Ekspert Rev Cardiovasc Ther 7: 1541-1549.
- Arnold MH, Schrieber L (1988) milt-og nyreinfarkt ved systemisk lupus erythematosus: tilknytning til anti-cardiolipin-antistoffer. Clin Rheumatol 7: 406-410.
- Ocak G, Vossen CY, Rotmans JI, LIJFERING masseødelæggelsesvåben, Rosendaal FR, et al. (2011) venøs og arteriel trombose hos dialysepatienter. Thromb Hæmost 106: 1046-1052.
- Casserly LF, Dember LM (2003) trombose ved nyresygdom i slutstadiet. Semin Dial 16: 245-256.
- Llevelyn mig, Jeffrey RB, DiMaio MA, Olcott YV (2014) det sonografiske “bright band sign” af miltinfarkt. J Ultralyd Med 33: 929-938.
- Gupta s, Kakar A (2004) miltinfarkt af usædvanlig ætiologi. J Indiske Acad Clin Med 5: 310-314.
- Al-Salem AH (2013) massivt miltinfarkt hos børn med seglcelleanæmi og rollen som splenektomi. Pediatr Surg Int 29: 281-285.
- Phillips DR, Conley PB, Sinha U, Andre P (2005) terapeutiske tilgange til arteriel trombose. J Thromb Hæmost 3: 1577-1589.
- venetrombose (2000) behandlingsmuligheder for venøs trombose. J Vasc Surg 31: 613-620.
- Morgan R, Belli AM (2002) perkutan trombektomi: en gennemgang. EUR Radiol 12: 205-217.
- Ullrich H, Fischer R, Grosse r, Kordes U, Schubert C, et al. (2008) Erythrocytapherese: glem ikke en nyttig Terapi!. Transfus Med Hemother 35: 24-30.
- H. C., Moog R (2012) Leukocytudtømning ved terapeutisk Leukocytaferese hos patienter med leukæmi. Transfus Med Hemother 39: 241-245.
- Naviglio s, Abate MV, Chinello M, Ventura A (2016) miltinfarkt ved akut infektiøs mononukleose. J Emerg Med 50: e11-13.
- Florescu D, Sordillo PP, Glyptis a, Slatanic E, Smith B, et al. (2008) miltinfarkt i human babesiose: to tilfælde og diskussion. Clin inficere Dis 46: e8-11.
- Hvang JH, Lee CS (2014) Malariainduceret miltinfarkt. Am J Trop Med Hyg 91: 1094-1100.
- Koyuncu M, K Kriststekci SK, Kristt Krrk D, Ekinci N (2015) miltinfarkt som en sjælden årsag til brystsmerter. Eurasisk J Emerg Med 14: 154-156.