| Autor(en) | I.A.C. van der Bilt, MD | |
| Moderatorin | T.T. Keller | |
| Betreuer | ||
| einige Hinweise zur Urheberschaft | ||
- Medikamente
- Digoxin
- Antiarrhythmika
- Betablocker
- Nortriptylin-Intoxikation
- Amitriptylin-Intoxikation
- Perikarditis
- Myokarditis
- Lungenembolie
- Chronisches Lungenkrankheitsmuster
- Schrittmacher
- Tamponade
- Ventrikuläres Aneurysma
- Dilatative Kardiomyopathie
- Hypertrophe obstruktive Kardiomyopathie
- Elektrolytstörungen
- Hypothermie
- EKG-Veränderungen nach neurologischen Ereignissen
- Herzkontusion
- Lown-Ganong-Levine-Syndrom
- Ebstein
- Linker und rechter Bündelzweigblock
- Kokainvergiftung
- Sarkoidose
Medikamente
Digoxin
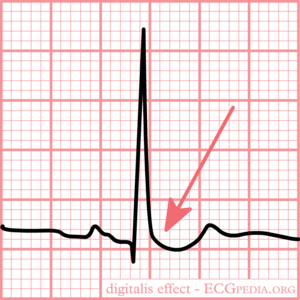
Typisch für Digoxinvergiftung ist die seltsam geformte ST-Depression
EKG-Veränderungen, die für die Digoxin-Anwendung typisch sind (Digoxin = Lanoxin), sind:
- Seltsam geformte ST-Vertiefung mit herausgeschöpftem Aussehen des ST-Segments (siehe Abbildung)
- Flache, negative oder biphasische T-Welle
- Kurzes QT-Intervall
- Erhöhte u-Wellenamplitude
- Verlängertes PR-Intervall
- Sinusbradykardie
EKG-Veränderungen typisch für Digoxinvergiftung sind:
- Bradyarrhythmien:
- AV-Block. Inklusive komplettem AV-Block und Wenkebach.
- Tachyarrhythmien:
- Junctional Tachykardie
- Atriale Tachykardie
- Ventrikuläre Ektopie, Bigemini, monomorphe ventrikuläre Tachykardie, bidirektionale ventrikuläre Tachykardie
Intoxikation kann zu einem SA-Block oder AV-Block führen, manchmal in Kombination mit Tachykardie. NB Diese Effekte werden durch Hypokaliämie verstärkt. In extrem hohen Konzentrationen können sich Rhythmusstörungen (ventrikuläre Tachykardie, Kammerflimmern, Vorhofflimmern) entwickeln.
Antiarrhythmika
- Antiarrhythmika: Diese können zu mehreren EKG-Veränderungen führen;
- Breite und unregelmäßige P-Welle
- Breiter QRS-Komplex
- Verlängertes QT-Intervall (Brady-, Tachykardie, AV-Block, ventrikuläre Tachykardie)
- Prominente U-Welle
- Im Falle einer Vergiftung sind die oben genannten Merkmale stärker ausgeprägt
Zusätzlich können mehrere Arrhthytmien beobachtet werden.
Betablocker
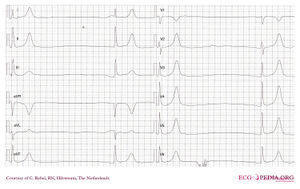
EKG eines Patienten mit Atenolol-Intoxikation
Betablocker-Intoxikationen können zu Bradykardie, Hypotonie, QRS-Erweiterung und Krampfanfällen führen. In einer Reihe von 260 Patienten mit Betablocker-Intoxikation entwickelten 41 (15%) kardiovaskuläre Morbidität und 4 (1,4%) starben. Calciumkanalblocker) war der einzige Faktor, der signifikant mit der Entwicklung einer kardiovaskulären Morbidität assoziiert war.
Nortriptylin-Intoxikation
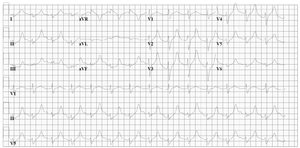
Ein Beispiel für eine schwere Nortriptylin-Intoxikation. Die hemmende Wirkung auf den Natriumkanal manifestiert sich als verbreiterter QRS-Komplex und verlängertes QT-Intervall. |
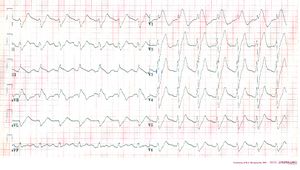
Ein weiteres Beispiel für eine schwere Nortriptylin-Intoxikation. |
Amitriptylin-Intoxikation
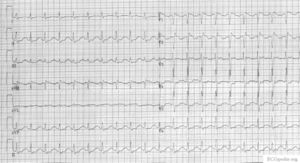
Ein Beispiel für eine schwere Amitriptylin-Intoxikation. Die hemmende Wirkung auf den Natriumkanal manifestiert sich als verbreiterter QRS-Komplex. |
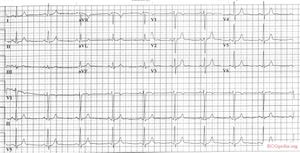
Ein EKG desselben Patienten vor der Intoxikation. |
Perikarditis
Perikarditis
Myokarditis
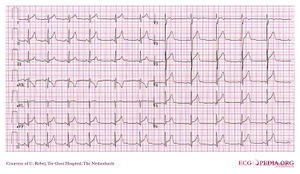
Ein Patient mit Myokarditis und Perikarditis mit diffuser ST-Elevation
Myokarditis ist eine Entzündung des Myokards und des Interstitiums. Die Symptome sind schwache Brustschmerzen, abnormale Herzfrequenz und fortschreitende Herzinsuffizienz. Es kann durch verschiedene Faktoren verursacht werden: Viren, Bakterien, Pilze, Parasiten, Spirochäten, Autoimmunreaktionen, Borreliose (Lyme-Borreliose) und HIV / AIDS.
Akute Peri / Myokarditis verursacht unspezifische Veränderungen des ST-Segments. Diese können von supraventrikulären und ventrikulären Rhythmusstörungen und T-Wellen-Anomalien begleitet sein.
Lungenembolie
Siehe Kapitel Lungenembolie
Chronisches Lungenkrankheitsmuster
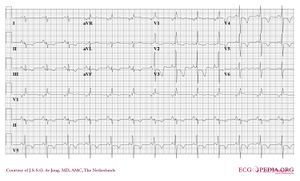
Ein Beispiel für eine rechtsventrikuläre Hypertrophie (und eine Vergrößerung des rechten Vorhofs) bei einem Patienten mit chronischer pulmonaler Hypertonie aufgrund einer peripheren Embolisation.
Das EKG zeigt Niederspannungs-QRS-Komplexe in den Ableitungen I, II und III und eine Abweichung der rechten Achse. Dies wird durch den erhöhten Druck auf die rechte Kammer verursacht. Dies führt zu einer rechtsventrikulären Hypertrophie.
Schrittmacher
Siehe Kapitel Schrittmacher
Tamponade
Elektrische Alternans auf dem EKG
Im Falle einer Tamponade sammelt sich Flüssigkeit im Perikard. Da das Perikard steif ist, wird das Herz komprimiert, was zu Füllschwierigkeiten führt. Dies ist eine potenziell lebensbedrohliche Situation und sollte mit Perikardiozentese, Drainage der Flüssigkeit behandelt werden. Tamponade kann das Ergebnis einer Perikarditis oder Myokarditis sein. Nach einem Myokardinfarkt kann sich auch eine Tamponade entwickeln; Dies wird Dresslers-Syndrom genannt. Im Falle von Krebs kann sich eine erhöhte Perikardflüssigkeit entwickeln. Dies wird normalerweise durch Perikarditis-Karzinomatose verursacht, was bedeutet, dass sich der Krebs auf das Perikard ausgebreitet hat
Das EKG zeigt:
- Sinustachykardie
- Niederspannungs-QRS-Komplexe Mikrospannungen
- Wechsel der QRS-Komplexe, üblicherweise im Verhältnis 2:1. Elektrische Alternans können auch bei Myokardischämie, akuter Lungenembolie und Tachyarrhythmien beobachtet werden
- PR-Segmentdepression (dies kann auch bei einem Vorhofinfarkt beobachtet werden)
Ventrikuläres Aneurysma
Das EKG-Muster deutet auf einen akuten MI hin. Alle klassischen Anzeichen von MI können auftreten:; Q-Wellen, ST-Segment-Erhebungen (> 1 mm, > 4 Wochen vorhanden) und T-Wellen-Inversionen sind vorhanden. Um einen akuten MI auszuschließen, ist der Vergleich mit alten EKG obligatorisch (MI ist Jahre zuvor aufgetreten).
Dilatative Kardiomyopathie
Oft ist ein LBBB oder ein verbreiterter QRS-Komplex zu sehen. Zusätzlich sind unspezifische ST-Segmentveränderungen mit Anzeichen einer Vergrößerung des linken Vorhofs vorhanden.
Hypertrophe obstruktive Kardiomyopathie
Ein HOCM ist eine Erbkrankheit.Im EKG gibt es Anzeichen einer linksventrikulären Hypertrophie und einer Vergrößerung des linken Vorhofs.
Elektrolytstörungen
Siehe Kapitel: Elektrolytstörungen
Hypothermie
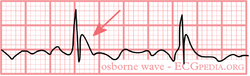
Eine Osborn J Welle
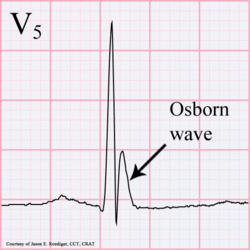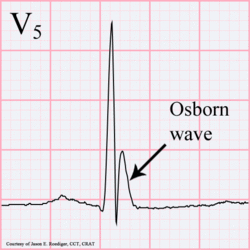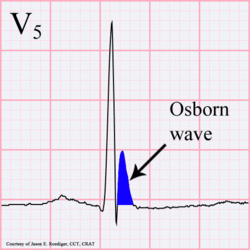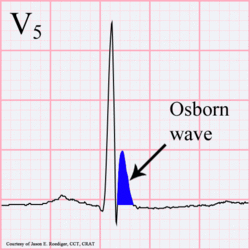
Osborn Welle. 81-jähriger schwarzer Mann mit BP 80/62 und Temperatur 89,5 Grad Fahrenheit (31,94 C).
-
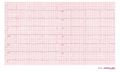
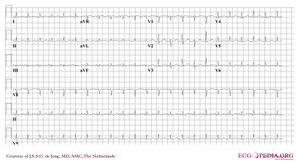
Ein 12-Kanal-EKG eines Patienten mit einer Körpertemperatur von 32 Grad Celsius. Beachten Sie die Sinusbradykardie, das verlängerte QT-Intervall (QTc ist nicht verlängert) und die Osborn-J-Welle, am deutlichsten in den Ableitungen V2-V5
-
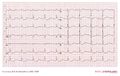
Ein EKG eines Patienten mit einer Körpertemperatur von 28 Grad Celsius.
Bei der Hypothermie können eine Reihe spezifischer Veränderungen beobachtet werden;
- Sinusbradykardie
- Verlängertes QTc-Intervall
- ST-Segment-Elevation (inferiore und linke präkordiale Ableitungen)
- Osborn-Wellen (langsame Ablenkungen am Ende des QRS-Komplexes)
EKG-Veränderungen nach neurologischen Ereignissen
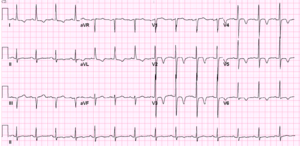
EKG eines 74-jährigen Patienten mit einer Subarachnoidalblutung. Beachten Sie die negativen T-Wellen und das verlängerte QT-Intervall.
Im Jahr 1938 stellte Aschenbrenner fest, dass Repolarisationsanomalien nach erhöhtem Hirndruck auftreten können. Seitdem haben viele Publikationen EKG-Veränderungen nach akuten neurologischen Ereignissen beschrieben.
EKG-Veränderungen, die auftreten können, sind:
- Q wellen
- ST segment erhebungen,
- ST segment vertiefungen,
- T welle änderungen. Große negative T-Wellen über den präkordialen Ableitungen werden häufig beobachtet.
- Verlängertes QT-Intervall.
- Prominente U-Wellen.
Diese Anomalien treten häufig nach Subarachnoidalblutung (SAH) auf (bei serieller Messung hat fast jeder SAH-Patient mindestens ein abnormales EKG.), aber auch bei subduralen Hämatomen, ischämischen CVAs, Hirntumoren, Guillain Barré, Epilepsie und Migräne. Die EKG-Veränderungen sind im Allgemeinen reversibel und haben einen begrenzten prognostischen Wert. Die EKG-Veränderungen können jedoch mit Myokardschäden und echokardiographischen Veränderungen einhergehen. Die Ursache der EKG-Veränderungen ist noch nicht klar. Die häufigste Hypothese ist die eines Neurotramitters „Katecholaminsturm“ verursacht durch sympathische Stimulation.
Herzkontusion
Herzkontusion (auf lateinisch: contusio cordis oder Commotio cordis) wird durch ein stumpfes Trauma der Brust verursacht, das häufig durch einen Auto- oder Motorradunfall oder in der Kampfkunst verursacht wird. Rhythmusstörungen und sogar Herzinsuffizienz können auftreten. Die Diagnose wird mittels Echokardiographie und Labortests für Herzenzyme gestellt.Mögliche EKG-Veränderungen sind:
Unspezifische Veränderungen
- Perikarditis-ähnliche ST-Elevation oder PTa-Depression
- Verlängertes QT-Intervall
Myokardschädigung
- Neue Q-Wellen
- ST-T-Segment-Elevation oder Depression
Leitungsverzögerung
- Rechtsschenkelblock
- Faszikulärer Blok
- AV-Verzögerung (1., 2. und 3. Grad AV-Blok)
Arrhythmien
- Sinustachykardie
- Atriale und ventrikuläre Extrasystolen
- Vorhofflimmern
- Ventrikulär tachykardie
- Kammerflimmern
- Sinusbradykardie
- Vorhoftachykardie
Lown-Ganong-Levine-Syndrom
Das Lown-Ganong-Levine-Syndrom ist ein Präerregungssyndrom, bei dem die Vorhöfe mit dem unteren Teil des AV-Knotens oder His-Bündels verbunden sind. Auf dem EKG:
- Kurzes PR-Intervall, < 120 ms
- Normaler QRS-Komplex
- Keine Deltawelle
Ebstein
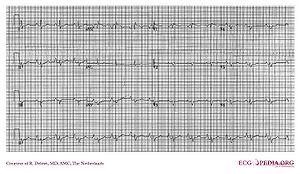
EKG von einem Patienten mit Ebstein-Anomalie, der riesige P-Wellen und QRS-Wellen mit niedriger Amplitude zeigt. RBBB- und T-Welleninversion sind in diesem EKG nicht vorhanden.
Bei der Ebstein-Anomalie wird die Trikuspidalklappe apikaler als normal eingeführt. Dies ergibt ein sehr großes rechtes Atrium. Etwa 50% der Personen mit Ebstein-Anomalie weisen Anzeichen eines Wolff-Parkinson-White-Syndroms auf, das sekundär zum atrialisierten rechtsventrikulären Gewebe ist.
Andere Anomalien, die im EKG zu sehen sind, sind
- Anzeichen einer Vergrößerung des rechten Vorhofs oder hoher und breiter Himalaya-P-Wellen,
- atrioventrikulärer Block ersten Grades, der sich als verlängertes PR-Intervall manifestiert
- QRS-Komplexe mit niedriger Amplitude in den rechten präkordialen Ableitungen
- atypischer Rechtsbündelastblock
- T-Wellen-Inversion in V1-V4 und Q-Wellen in V1-V4 und II, III und aVF.
- Q-Wellen in II, III, AVF. Es wird angenommen, dass diese Q-Wellen eine fibrotische Ausdünnung der rechtsventrikulären freien Wand und / oder Septumfibrose mit koexistierendem linken hinteren Hemiblock widerspiegeln
Linker und rechter Bündelzweigblock
Siehe: Leitungsverzögerung
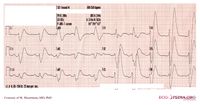
Kokainvergiftung
|
Sarkoidose
Bei Patienten mit nachgewiesener pulmonaler Sarkoidose können EKG-Veränderungen als Marker für eine Herzbeteiligung verwendet werden. Das Vorhandensein eines fraktionierten QRS oder eines Bündelastblocks erhöht die Wahrscheinlichkeit einer Herzbeteiligung.