Zusammenfassung
Milzinfarkt (SI) ist eine seltene klinische Diagnose, die typischerweise durch Symptome von Bauchschmerzen, Übelkeit und Erbrechen gekennzeichnet ist. Hier bieten wir einen einzigartigen Fall von SI, der sich als akuter linksseitiger Brustschmerz darstellt. Diese ungewöhnliche Präsentation führte dazu, dass wir die erste Untersuchung falsch auf Erkrankungen kardialen Ursprungs konzentrierten. Die daraus resultierende Verzögerung bei der korrekten Diagnose eines Milzinfarkts und einer angemessenen Behandlung wird beschrieben. Dieser Fall unterstreicht die Notwendigkeit, SI bei Patienten mit akuten Brustschmerzen in Betracht zu ziehen, insbesondere bei prädisponierenden Faktoren wie hämatologischer Malignität oder rheumatischen Autoimmunerkrankungen.
Schlüsselwörter
Milzinfarkt, Brustschmerzen, systemischer Lupus erythematodes
Einführung
Der Milzinfarkt ist ein seltenes klinisches Ereignis mit einer jährlichen Inzidenzrate von weniger als 0,00999 – 0,0194% in der Allgemeinbevölkerung . Der Milzinfarkt (SI) ist meist mit Traumata oder hämatologischen Störungen wie Sichelzellenanämie, Lymphom, Leukämie und Myelofibrose verbunden . Andere weniger häufige prädisponierende Faktoren sind Herzembolien bei Vorhofflimmern oder infektiöser Endokarditis und Thrombosen unter Prokoagulans-Status wie systemische Infektionen . Eine weitere Gruppe pathologischer Entitäten, die eng mit SI assoziiert sind, sind autoimmunrheumatische Erkrankungen, insbesondere systemischer Lupus erythematodes (SLE) und Granulomatose mit Polyangitis (GPA) . Kliniker sollten die Tatsache weiter untersuchen, dass SI das erste Anzeichen einer Grunderkrankung sein kann, da eine frühzeitige Erkennung und Intervention die Prognose eines Patienten verbessern könnte
Häufige Symptome von SI sind Bauchschmerzen, Übelkeit und Erbrechen. SI kann auch von Fieber, Leukozytose, erhöhten LDH-Spiegeln oder Thrombophilie begleitet sein . Patienten mit SI können auch einen hämorrhagischen Schock aufgrund massiver subskapulärer Blutungen in der Milz aufweisen . Hierin, Wir bieten einen einzigartigen Fall von SI, atypisch als akuter linksseitiger Brustschmerz dargestellt, der eine echte diagnostische Herausforderung darstellte.
Fallbericht
Ein 25-jähriger Mann mit systemischem Lupus erythematodes (SLE) und Nierenerkrankung im Endstadium (ESRD) in der Vorgeschichte wurde der Notaufnahme mit einem akuten linksseitigen Brustschmerz vorgestellt, der zwei Stunden zuvor begann. Der Patient beschrieb den Schmerz als scharf und anhaltend, der auf seine linke Schulter und seinen Oberarm ausstrahlte. Er berichtete von kaltem Schweiß in Verbindung mit Brustschmerzen, bestritt jedoch Dyspnoe oder Übelkeit. Bei der körperlichen Untersuchung betrugen sein Blutdruck, seine Herzfrequenz, seine Atemfrequenz, seine Temperatur und seine Sauerstoffsättigung bei Raumtemperatur 207/119 mmHg, 109 / min, 18 / min, 98,2 ° F bzw. 98%. Mit Ausnahme von Bluthochdruck, Tachykardie und Tachypnoe wurden bei der körperlichen Untersuchung keine anderen abnormalen Befunde festgestellt. Sein EKG zeigte Sinusrhythmus und Herzenzyme waren normal. Ultraschall und Röntgen der Brust zeigten keine abnormalen Befunde. Die kontrastverstärkte CT von Brust, Bauch und Becken ergab einen Milzinfarkt mit ausgedehnten Gefäßverkalkungen innerhalb der Milzarterie (Abbildung 1). Der Patient verbesserte sich allmählich bei der Behandlung mit kontinuierlicher Heparin-Infusion mit einer Rate von 1.700 bis 2.700 Einheiten / h. Am dritten Tag des Krankenhausaufenthalts wurde er von Heparin auf Apixaban umgestellt und danach entlassen.
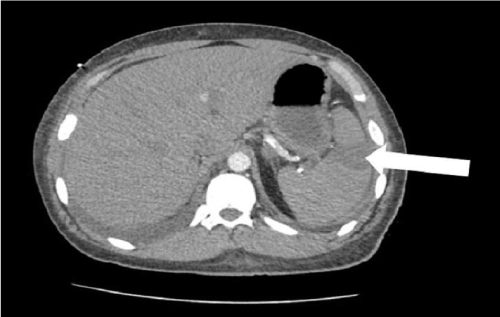
Abbildung 1. Milzinfarkt (Pfeil) im Axialschnitt der kontrastverstärkten Computertomographie des Abdomens.
Milzinfarkt (SI) tritt meist bei Personen mit den oben genannten prädisponierenden Faktoren auf. Unbehandelt kann ein Milzinfarkt zur Entwicklung eines Milzabszesses oder einer Pseudozyste führen oder Blutungen mit anschließender Milzruptur verursachen . Daher ist es für Kliniker wichtig, bei Patienten mit Erkrankungen, von denen bekannt ist, dass sie mit dieser Komplikation in Verbindung gebracht werden, einen hohen Verdachtsindex für Milzinfarkte aufrechtzuerhalten unerklärliche Brustschmerzen.
Bei unserem Patienten haben systemischer Lupus erythematodes (SLE) und Nierenerkrankung im Endstadium (ESRD) am wahrscheinlichsten zur Entwicklung von SI beigetragen. SI bei Patienten mit SLE wird hauptsächlich durch arterielle Thrombose verursacht, die durch Autoantikörper-induzierte Endothelverletzungen gefördert wird . Erhöhte Konzentrationen von proinflammatorischen Zytokinen und Chemokinen erleichtern auch den thrombotischen Prozess . Infolgedessen wird die lebenslange Inzidenzrate von Thrombosen bei Patienten mit SLE auf 9 – 37% geschätzt. Die prothrombotische Diathese ist bei Patienten mit längerer Krankheitsdauer tendenziell stärker . Thrombotische Ereignisse treten typischerweise im Kreislauf auf, an dem Gehirn, Augen sowie distale Arme und Beine beteiligt sind. SLE-induzierte Thrombosen betreffen jedoch selten den splanchnischen Kreislauf .
Die urämische Blutungsneigung ist eine gut etablierte Komplikation der Nierenerkrankung im Endstadium (ESRD). Nichtsdestotrotz entwickeln Patienten mit ESRD 5,6-mal häufiger Venenthrombosen als die Allgemeinbevölkerung. Entlang der gleichen Linie ist arterielle Thrombose 8,4 – 11,9 mal häufiger bei Patienten mit ESRD im Vergleich zur Allgemeinbevölkerung . Ein erhöhter oxidativer Stress bei ESRD-Patienten verursacht eine ausgedehnte Endothelverletzung. ESRD ist auch mit absolutem Protein-S-Mangel und funktionellem Protein-C-Mangel verbunden. ESRD-Patienten neigen auch zu einem hohen Gehalt an Tumornekrosefaktor-α (TNF-α), Interleukin-6 (IL-6), C-reaktivem Protein (CRP) und Fibrinogen. Die erhöhten Konzentrationen all dieser proinflammatorischen Zytokine und Akutphasenreaktanten legen nahe, dass ESRD eine systemische Entzündung beinhaltet. Systemische Entzündungen begünstigen die prothrombotischen gegenüber den antithrombotischen Kaskaden .
Die anfängliche Diagnose von SI kann sich als schwierige Aufgabe erweisen, da der Mangel an pathognomonischen Biomarkern eine große Herausforderung für die Diagnose darstellt. Es gibt jedoch verschiedene Bildgebungsmodalitäten, die die klinische Untersuchung unterstützen. In der sonographischen Bildgebung erscheint akutes SI als periphere, echoarme Läsion . Die Computertomographie (CT) mit Kontrast wird der Sonographie aufgrund der besseren Auflösung von Milzläsionen vorgezogen. Im CT-Scan wird SI als segmentaler keilförmiger Bereich mit geringer Dämpfung dargestellt. Andere Bildgebungsarten, die SI visualisieren können, umfassen Magnetresonanztomographie (MRT) und Szintigraphie . Aufgrund der Seltenheit von SI gibt es noch keine ausreichenden Beweise, um die Empfindlichkeit und Spezifität verschiedener Bildgebungsmodalitäten für SI zu bewerten.
Das Herzstück des SI-Managements besteht aus einer unterstützenden Therapie wie intravenöser Hydratation, Bluttransfusion und Analgesie, falls erforderlich. Patienten mit refraktiven Symptomen einer konservativen Behandlung werden im Allgemeinen einer Splenektomie unterzogen. Eine engmaschige Überwachung mit Schwerpunkt auf dem kardiovaskulären Status ist entscheidend für die Früherkennung und Intervention bekannter Komplikationen von SI, zu denen Folgendes gehört: Milzruptur, Blutung, Abszess oder Pseudozyste . Eine Behandlung, die spezifisch für die zugrunde liegende Ätiologie der SI ist, ist ebenfalls von größter Bedeutung. Infektionskrankheiten, von denen bekannt ist, dass sie mit SI in Verbindung gebracht werden, erfordern ebenfalls eine angemessene Behandlung, darunter infektiöse Mononukleose, Malaria und Babesiose .
Bei Patienten mit SI infolge einer arteriellen oder venösen Thrombose kann eine Antikoagulationstherapie mit Heparin oder Warfarin, eine thrombolytische Behandlung, eine perkutane oder mechanische Thrombektomie angewendet werden . Therapeutische Apherese, wie Erythrozytapherese und Leukozytapherese, wurde häufig für vasookklusive Episoden infolge von Sichelzellenerkrankungen oder hämatologischer Malignität verwendet .
Schlussfolgerung
Zusammenfassend beschreibt dieser Bericht die atypische Darstellung von SI als Brustschmerzen. Nach unserem besten Wissen gibt es nur einen anderen Fall, in dem ein Milzinfarkt als Brustschmerz gemeldet wurde . Indem wir diesen Fall melden, hoffen wir, das Bewusstsein der Gesundheitsdienstleister für diese oft übersehene Komplikation zu schärfen.
- Caremani M, Occhini U, Caremani A, Tacconi D, Lapini L, et al. (2013) Fokale Milzläsionen: US-Befunde. Joh 16,65-74.
- Kumar S, Gupta N, Singh NP, Walson S (2006) Multiple Milzinfarkte bei einem Patienten mit dilatativer Kardiomyopathie: Eine ungewöhnliche Ätiologie. J Indische Acad Clin Med 7: 239-242.
- Fishman D, Isenberg DA (1997) Milzbeteiligung bei rheumatischen Erkrankungen. Semin Arthritis Rheum 27: 141-155.
- Lawrence YR, Pokroy R, Berlowitz D, Aharoni D, Hain D, et al. (2010) Milzinfarkt: eine Aktualisierung der Beobachtungen von William Osler. Isr Med Assoc J 12: 362-365.
- Ozakin E, Cetinkaya O, Baloglu Kaya F, Acar N, Cevik AA (2016) Eine seltene Ursache für akute Bauchschmerzen: Milzinfarkt (Fallserie). Türke J Emerg Med 15: 96-99.
- Beeson MS (1996) Milzinfarkt als akuter Bauchschmerz bei einem älteren Patienten. J Emerg Med 14: 319-322.
- Bazzan M, Vaccarino A, Marletto F (2015) Systemischer Lupus erythematodes und Thrombose. Thromb J 13: 16.
- Frieri M (2012) Beschleunigte Atherosklerose bei systemischem Lupus erythematodes: Rolle proinflammatorischer Zytokine und therapeutischer Ansätze. Curr Allergie Asthma Rep 12: 25-32.
- Burgos PI, Alarcón GS (2009) Thrombose bei systemischem Lupus erythematodes: Risiko und Schutz. Experte Rev Cardiovasc Ther 7: 1541-1549.
- Arnold MH, Schrieber L (1988) Milz- und Niereninfarkt bei systemischem Lupus erythematodes: Assoziation mit Anti-Cardiolipin-Antikörpern. Clin Rheumatol 7: 406-410.
- Ocak G, Vossen CY, Rotmans JI, Lijfering WM, Rosendaal FR, et al. (2011) Venöse und arterielle Thrombose bei Dialysepatienten. Thromb Haemost 106: 1046-1052.
- Casserly LF, Dember LM (2003) Thrombose bei Nierenerkrankungen im Endstadium. Semin Zifferblatt 16: 245-256.
- Llewellyn ME, Jeffrey RB, DiMaio MA, Olcott EW (2014) Das sonographische „helle Bandzeichen“ des Milzinfarkts. JOH 33,929-938.
- Gupta S, Kakar A (2004) Milzinfarkt ungewöhnlicher Ätiologie. J Indische Acad Clin Med 5: 310-314.
- Al-Salem AH (2013) Massiver Milzinfarkt bei Kindern mit Sichelzellenanämie und die Rolle der Splenektomie. Pediatr Surg Int 29: 281-285.
- Phillips DR, Conley PB, Sinha U, Andre P (2005) Therapeutische Ansätze bei arterieller Thrombose. J Thromb Haemost 3: 1577-1589.
- Wakefield TW (2000) Behandlungsmöglichkeiten für Venenthrombose. J Vasc Surg 31: 613-620.
- Morgan R, Belli AM (2002) Perkutane Thrombektomie: eine Überprüfung. Eur Radiol 12: 205-217.
- Ullrich H, Fischer R, Grosse R, Kordes U, Schubert C, et al. (2008) Erythrozytapherese: Vergessen Sie nicht eine nützliche Therapie!. Transfus Med Hemother 35: 24-30.
- Hölig K, Moog R (2012) Leukozytenabreicherung durch therapeutische Leukozytapherese bei Patienten mit Leukämie. Transfus Med Hemother 39: 241-245.
- Naviglio S, Abate MV, Chinello M, Ventura A (2016) Milzinfarkt bei akuter infektiöser Mononukleose. J Emerg Med 50: e11-13.
- Florescu D, Sordillo PP, Glyptis A, Zlatanic E, Smith B, et al. (2008) Milzinfarkt bei menschlicher Babesiose: zwei Fälle und Diskussion. Clin Infizieren Dis 46: e8-11.
- Hwang JH, Lee CS (2014) Malaria-induzierter Milzinfarkt. Bin J Trop Mit Hyg 91: 1094-1100.
- Koyuncu M, Köstekci SK, Öztürk D, Ekinci N (2015) Milzinfarkt als seltene Ursache von Brustschmerzen. Eurasian J Emerg Med 14: 154-156.