Resumen
El infarto esplénico (I) es un diagnóstico clínico poco frecuente que se caracteriza típicamente por síntomas de dolor abdominal, náuseas y vómitos. Aquí proporcionamos un caso único de SI, que se presenta como dolor torácico agudo del lado izquierdo. Esta presentación inusual nos llevó a centrar incorrectamente la investigación inicial en las enfermedades de origen cardíaco. Se describe el retraso resultante en el diagnóstico correcto del Infarto Esplénico y el tratamiento adecuado. Este caso destaca la necesidad de considerar la IS en pacientes con dolor torácico agudo, particularmente en presencia de factores predisponentes, como neoplasias hematológicas o enfermedades reumáticas autoinmunes.
Palabras clave
Infarto esplénico, dolor torácico, lupus eritematoso sistémico
Introducción
El infarto de bazo es un acontecimiento clínico raro, con una tasa de incidencia anual inferior a 0,00999 – 0,0194% en la población general . El infarto esplénico (IE) se asocia principalmente con traumatismos o trastornos hematológicos, como la anemia de células falciformes, el linfoma, la leucemia y la mielofibrosis . Otros factores predisponentes menos frecuentes son la embolia cardíaca en el contexto de fibrilación auricular o endocarditis infecciosa, y la trombosis en estado procoagulante, como la infección sistémica . Otro grupo de entidades patológicas estrechamente asociadas con el SI son las enfermedades reumáticas autoinmunes, en particular el lupus eritematoso sistémico (LES) y la Granulomatosis con poliangitis (GPA). Los médicos deben investigar más a fondo el hecho de que la IS puede ser el primer signo de enfermedad subyacente, ya que el reconocimiento y la intervención tempranos podrían mejorar el pronóstico del paciente
Los síntomas comunes de la IS incluyen dolor abdominal, náuseas y vómitos. La IS también puede ir acompañada de fiebre, leucocitosis, niveles elevados de LDH o trombofilia . Los pacientes con IS también pueden presentar shock hemorrágico por sangrado subescapular masivo en el bazo . En este documento, proporcionamos un caso único de SI, que se presenta atípicamente como dolor torácico agudo del lado izquierdo que planteó un verdadero desafío diagnóstico.
Reporte de un caso
Un hombre de 25 años con antecedentes de lupus eritematoso sistémico (LES) y enfermedad renal terminal (ERT) se presentó al servicio de urgencias con dolor torácico agudo del lado izquierdo que comenzó dos horas antes. El paciente describió el dolor como agudo y persistente que irradiaba a su hombro izquierdo y a la parte superior del brazo. Relató tener sudores fríos en asociación con el dolor torácico, pero negó disnea o náuseas. En el examen físico, su presión arterial, frecuencia cardíaca, frecuencia respiratoria, temperatura y saturación de oxígeno a temperatura ambiente fueron de 207/119 mmHg, 109/min, 18/min, 98,2 °F y 98%, respectivamente. A excepción de hipertensión, taquicardia y taquipnea, no se observaron otros hallazgos anormales en el examen físico. Su ECG reveló ritmo sinusal y enzimas cardíacas normales. La ecografía y la radiografía de tórax no mostraron hallazgos anormales. La TC de tórax, abdomen y pelvis con contraste reveló infarto esplénico con calcificaciones vasculares extensas dentro de la arteria esplénica (Figura 1). El paciente mejoró gradualmente en el tratamiento con infusión continua de heparina a una velocidad de 1.700 a 2.700 unidades / hora. Al tercer día de hospitalización fue cambiado de heparina a apixaban y después fue dado de alta.
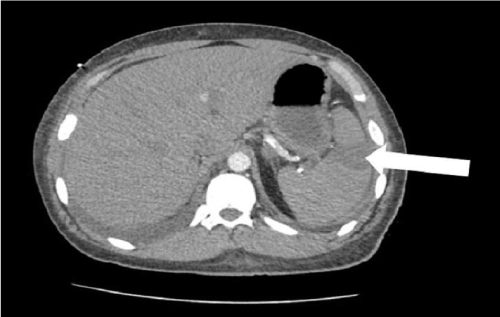
Figura 1. Infarto esplénico (flecha) en la sección axial de la tomografía computarizada del abdomen con contraste.
Discusión
El infarto esplénico (I) ocurre principalmente en individuos con los factores predisponentes antes mencionados. El infarto esplénico no tratado puede dar lugar al desarrollo de absceso esplénico o seudoquiste, o puede causar hemorragia con ruptura esplénica posterior . Por lo tanto, es importante que los médicos mantengan un alto índice de sospecha de infarto esplénico en pacientes con enfermedades que se sabe que están asociadas con esta complicación y que presentan dolor torácico inexplicable.
En nuestro paciente, el lupus eritematoso sistémico (LES) y la enfermedad renal terminal (ERT) tuvieron más probabilidades de haber contribuido al desarrollo de IS. El I en pacientes con LES es causado principalmente por trombosis arterial, promovida por lesión endotelial inducida por autoanticuerpos . Los niveles elevados de citocinas y quimiocinas proinflamatorias también facilitan el proceso trombótico . Como resultado, se estima que la tasa de incidencia de trombosis a lo largo de la vida entre los pacientes con LES es de 9 a 37 %. La diátesis protrombótica tiende a ser más fuerte en pacientes con mayor duración de la enfermedad . Los eventos trombóticos suelen ocurrir en la circulación que involucra el cerebro, los ojos y los brazos y piernas distales. Sin embargo, las trombosis inducidas por LES rara vez involucran la circulación esplácnica .
La tendencia al sangrado urémico es una complicación bien establecida de la enfermedad renal terminal (ERT). Sin embargo, los pacientes con ERT tienen 5,6 veces más probabilidades de desarrollar trombosis venosa que la población general. En la misma línea, la trombosis arterial es 8,4 – 11,9 veces más común entre los pacientes con ERT en comparación con la población general . El aumento del nivel de estrés oxidativo en pacientes con ERT causa una lesión endotelial extensa. La ERT también se asocia con deficiencia absoluta de proteína S y deficiencia funcional de proteína C. Los pacientes con ERT también tienden a tener un nivel alto de factor de necrosis tumoral-α (TNF-α), interleucina-6 (IL-6), proteína C reactiva (PCR) y fibrinógeno. Las concentraciones elevadas de todas estas citocinas proinflamatorias y reactivos de fase aguda sugieren que la ERT implica inflamación sistémica. La inflamación sistémica favorece las cascadas protrombóticas sobre las antitrombóticas .
El diagnóstico inicial de SI puede resultar una tarea difícil, ya que la falta de biomarcador patognomónico plantea un gran desafío para el diagnóstico. Sin embargo, hay varias modalidades de imágenes que ayudan a la investigación clínica. En la imagen ecográfica, el SI agudo aparece como una lesión hipoecoica en cuña periférica . La tomografía computarizada (TC) con contraste es preferible a la ecografía debido a una mejor resolución de las lesiones esplénicas. En la tomografía computarizada, el SI se muestra como un área segmentaria en forma de cuña con baja atenuación. Otros modos de imágenes capaces de visualizar el SI incluyen imágenes por resonancia magnética (IRM) y centellografía . Debido a la rareza del SI, todavía no hay pruebas suficientes para evaluar la sensibilidad y especificidad de varias modalidades de imágenes para el SI.
La pieza central del manejo del SI consiste en terapia de apoyo, como hidratación intravenosa, transfusión de sangre y analgesia cuando sea necesario. Los pacientes con síntomas refractivos al tratamiento conservador generalmente se someten a esplenectomía. La vigilancia estrecha con enfoque en el estado cardiovascular es fundamental para la detección e intervención tempranas de complicaciones conocidas de la IS, que incluyen las siguientes: ruptura esplénica, hemorragia, absceso o seudoquiste . El tratamiento específico de la etiología subyacente para el IS también es de suma importancia. Las enfermedades infecciosas que se sabe que están asociadas con el SI también justifican el tratamiento adecuado, entre ellas, la mononucleosis infecciosa, la malaria y la babesiosis .
Para pacientes con I secundaria a trombosis arterial o venosa, se puede utilizar terapia anticoagulante con heparina o warfarina, tratamiento trombolítico, trombectomía percutánea o mecánica . La aféresis terapéutica, como la eritrocitaféresis y la leucocitaféresis, se ha utilizado comúnmente para el episodio vasooclusivo secundario a enfermedades de células falciformes o neoplasias hematológicas malignas .
Conclusión
En resumen, este informe describe la presentación atípica de IS como dolor torácico. Hasta donde sabemos, solo hay otro caso que reportó un infarto esplénico que se presentó como dolor torácico . Al reportar este caso, esperamos aumentar la conciencia de esta complicación a menudo ignorada por los proveedores de atención médica.
- Caremani M, Occhini U, Caremani A, Tacconi D, Lapini L, et al. (2013) Focal splenic lesions: US findings. J Ultrasound 16: 65-74.
- Kumar S, Gupta N, Singh NP, Walson S (2006) Infartos Esplénicos múltiples en un Paciente de Miocardiopatía Dilatada: Una etiología inusual. J Indian Acad Clin Med 7: 239-242.
- Fishman D, Isenberg DA (1997) Afectación esplénica en enfermedades reumáticas. Semin Arthritis Rheum 27: 141-155.
- Lawrence YR, Pokroy R, Berlowitz D, Aharoni D, Hain D, et al. (2010) Splenic infarction: an update on William Osler’s observations. Isr Med Assoc J 12: 362-365.
- Ozakin E, Cetinkaya O, Baloglu Kaya F, Acar N, Cevik AA (2016) Una Causa Rara de Dolor Abdominal Agudo: Infarto Esplénico (Serie de Casos). Turk J Emerg Med 15: 96-99.
- Infarto esplénico de Beeson MS (1996) que se presenta como dolor abdominal agudo en un paciente de edad avanzada. J Emerg Med 14: 319-322.
- Bazzan M, Vaccarino A, Marletto F (2015) Lupus eritematoso sistémico y trombosis. Trombo J 13: 16.
- Frieri M (2012) Aterosclerosis acelerada en lupus eritematoso sistémico: papel de las citoquinas proinflamatorias y enfoques terapéuticos. Curr Allergy Asthma Rep 12: 25-32.
- Burgos PI, Alarcón GS (2009) Trombosis en lupus eritematoso sistémico: riesgo y protección. Expert Rev Cardiovasc Ther 7: 1541-1549.
- Arnold MH, Schrieber L (1988) Infarto esplénico y renal en lupus eritematoso sistémico: asociación con anticuerpos anticardiolipina. Clin Rheumatol 7: 406-410.
- Ocak G, Vossen CY, Rotmans JI, Lijfering WM, Rosendaal FR, et al. (2011) Trombosis venosa y arterial en pacientes dializados. Thromb Haemost 106: 1046-1052.
- Casserly LF, Demder LM (2003) Trombosis en enfermedad renal terminal. Semin Dial 16: 245-256.
- Llewellyn ME, Jeffrey RB, DiMaio MA, Olcott EW (2014) El «signo de banda brillante» ecográfico del infarto esplénico. J Ultrasound Med 33: 929-938.
- Gupta S, Kakar A (2004) Infarto Esplénico de Etiología inusual. J Indian Acad Clin Med 5: 310-314.
- Al-Salem AH (2013) Infarto esplénico masivo en niños con anemia de células falciformes y el papel de la esplenectomía. Pediatr Surg Int 29: 281-285.
- Phillips DR, Conley PB, Sinha U, Andre P (2005) Abordajes terapéuticos en trombosis arterial. J Thromb Haemost 3: 1577-1589.
- Wakefield TW (2000) Opciones de tratamiento para la trombosis venosa. J Vasc Surg 31: 613-620.
- Morgan R, Belli AM (2002) Trombectomía percutánea: una revisión. Eur Radiol 12: 205-217.
- Ullrich H, Fischer R, Grosse R, Kordes U, Schubert C, et al. (2008) Eritrocitaféresis: ¡No Olvides una Terapia Útil!. Transfus Med Hemother 35: 24-30.
- Hölig K, Moog R (2012) Depleción de leucocitos por Leucocitaféresis Terapéutica en pacientes con leucemia. Transfus Med Hemother 39: 241-245.
- Naviglio S, Abate MV, Chinello M, Ventura A (2016) Infarto Esplénico en Mononucleosis Infecciosa Aguda. J Emerg Med 50: e11-13.
- Florescu D, Sordillo PP, Glyptis A, Zlatanic E, Smith B, et al. (2008) Infarto esplénico en babesiosis humana: dos casos y discusión. Clin Infect Dis 46: e8-11.
- Hwang JH, Lee CS (2014) Infarto esplénico inducido por malaria. Am J Trop Med Hyg 91: 1094-1100.
- Koyuncu M, Köstekci SK, Öztürk D, Ekinci N (2015) Infarto Esplénico como Causa Rara de Dolor Torácico. Eurasian J Emerg Med 14: 154-156.