El reconocimiento del músculo liso habitual suele ser sencillo; se caracteriza por el entrelazamiento de haces de células hiladas uniformes con núcleos ovalados largos con extremos embotados y procesos citoplasmáticos bipolares cónicos. Debido a la disposición fascicular, los núcleos aparecen pequeños y redondos cuando se cortan en sección transversal, pero largos y ovalados cuando se cortan longitudinalmente (ver la siguiente imagen).
 Fascículos normales de músculo liso.
Fascículos normales de músculo liso. Los leiomiomas ocasionalmente tienen nucléolos pequeños pero visibles e irregularidad leve de la frontera nuclear. Ocasionalmente, un leiomioma tiene componentes hamartomatosos como grasa, cartílago y hueso; dichos tumores se nombran de acuerdo con las características de los componentes (por ejemplo, lipoleiomioma, leiomioma condroide) y no tienen relación con el potencial maligno.
En raras ocasiones, las células musculares lisas aparecen basaloides y menos fasciculares y se asemejan al estroma endometrial, lo que aumenta la posibilidad de un nódulo estromal o, de mayor importancia clínica, sarcoma estromal endometrial. En tales casos, las pistas histológicas de que la neoplasia es de músculo liso incluyen crecimiento fascicular y vasos de gran calibre. La diferenciación por inmunohistoquímica puede ser útil, pero desafortunadamente, no siempre es esclarecedora (ver inmunohistoquímica). La evaluación de los bordes infiltrantes característicos del sarcoma de estroma endometrial es útil.
Aunque benignos, los leiomiomas pueden crecer a tamaños extremadamente grandes (20-30 cm). Aunque en los tejidos blandos un tumor de este tipo, por definición, se consideraría una neoplasia maligna, esto no es cierto para los tumores que ocurren en el útero. Debido a las influencias hormonales, los leiomiomas pueden ser muy hipertróficos y mitóticamente activos.
Es común que surjan infartos. Estos generalmente se reconocen fácilmente por la formación de cicatrices a lo largo de la periferia del infarto (clasificadas como necrosis hialina) (ver la imagen de abajo). Además, en un infarto, el músculo liso y los vasos sanguíneos son necróticos.
 Necrosis hialinizada caracterizada por formación de cicatrices.
Necrosis hialinizada caracterizada por formación de cicatrices. Después de un infarto, el leiomioma a veces sufre un cambio hídrico. La matriz aflojada se vuelve edematosa, dando un aspecto mixoide a la lesión. Una pista para el cambio hídrico es la presencia de grandes vasos flotando en el espacio vacío, con las células musculares lisas empujadas hacia la periferia. La atipia reactiva y el aumento de las mitosis se observan con frecuencia junto a una zona de infarto; por lo tanto, la atipia citológica debe evaluarse lejos de regiones de necrosis o infarto.
Los leiomiosarcomas son poco frecuentes y suelen ser fáciles de diagnosticar. La evaluación de las siguientes 3 características sigue siendo el medio más confiable para evaluar la malignidad: actividad mitótica, necrosis de células tumorales y atipia citológica. Dada la importancia de estas características, cada una de ellas se analiza a continuación.
Actividad mitótica
Por sí mismo, el índice mitótico no es un predictor independiente de malignidad. Los leiomiomas mitóticamente activos están bien estudiados y notificados. Estos se definen como tumores de músculo liso con hasta 20 mitosis/10 campos de alta potencia (HPF), pero carecen de atipia y necrosis de células tumorales. Aunque esta característica por sí sola no denota malignidad, cuando se presentan otras características preocupantes, la actividad mitótica se vuelve extremadamente importante para evaluar el potencial maligno.
Para medir el índice mitótico, encuentre el área mitóticamente activa del tumor (pero evite las áreas adyacentes a la necrosis hialinizada) y cuente 10 HPF (40×).
Los cuerpos apoptóticos, las células musculares lisas degenerativas y los linfocitos infiltrantes a veces pueden simular figuras mitóticas; por lo tanto, los recuentos mitóticos solo deben incluir mitosis definitivas. Si se encuentra más de una sola figura mitótica atípica, se justifica una evaluación vigilante; el tumor no se debe clasificar categóricamente como benigno. Se pueden considerar diagnósticos múltiples, como neoplasia atípica de músculo liso, neoplasia de músculo liso de grado bajo y leiomiosarcoma.
Atipia citológica
El miometrio no neoplásico adyacente puede utilizarse como control interno de la histología basal del músculo liso del paciente. Por lo general, los leiomiomas solo tienen células ligeramente más grandes e irregularidades de la membrana nuclear focal. La atipia citológica se evalúa mediante la determinación del tamaño nuclear, el examen de los contornos de la membrana y la evaluación de la prominencia y el número de nucleolos (vea la imagen a continuación).
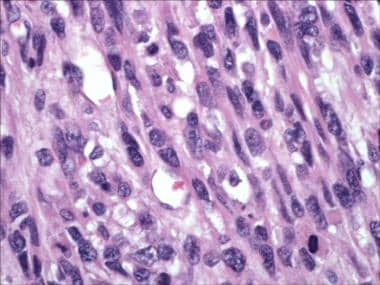 Leiomiosarcoma con atipia citológica marcada.
Leiomiosarcoma con atipia citológica marcada. Es bien sabido que, en ausencia de otras características, la atipia citológica grave focal suele ser benigna (tal vez similar a un cambio antiguo en otros tumores, como los schwannomas). Estos tumores solían llamarse leiomiomas simplásticos y ahora se clasifican como leiomioma con atipia (vea la siguiente imagen). La atipia grave difusa no es una característica típica de los tumores benignos y se debe evaluar con sumo cuidado. En tales casos, el índice mitótico ayuda a clasificar el tumor.
 Leiomioma con atipia (anteriormente llamado simplástica leiomioma). Nótese la naturaleza focal de la atipia severa. Por definición, los tumores de este tipo están desprovistos de necrosis de células tumorales y mitosis mayores de 10 mitosis por 10 campos de alta potencia (FHP).
Leiomioma con atipia (anteriormente llamado simplástica leiomioma). Nótese la naturaleza focal de la atipia severa. Por definición, los tumores de este tipo están desprovistos de necrosis de células tumorales y mitosis mayores de 10 mitosis por 10 campos de alta potencia (FHP). Necrosis de células tumorales coagulantes
De las 3 características analizadas, la necrosis de células tumorales coagulantes parece ser la característica histológica más predictiva de malignidad. El mayor problema es reconocerlo y no clasificarlo como un infarto/necrosis hialinizada. La necrosis de células tumorales coagulantes se caracteriza por un cambio abrupto de miocitos viables adyacentes a miocitos necróticos sin un borde esclerótico intermedio (que es característico de los infartos) (ver la siguiente imagen). Las células tumorales necróticas individuales (células fantasma) suelen ser discernibles y los vasos suelen seguir siendo viables.
 Leiomioma con atipia (anteriormente llamado simplástica leiomioma). Nótese la naturaleza focal de la atipia severa. Por definición, los tumores de este tipo están desprovistos de necrosis de células tumorales y mitosis mayores de 10 mitosis por 10 campos de alta potencia (FHP).
Leiomioma con atipia (anteriormente llamado simplástica leiomioma). Nótese la naturaleza focal de la atipia severa. Por definición, los tumores de este tipo están desprovistos de necrosis de células tumorales y mitosis mayores de 10 mitosis por 10 campos de alta potencia (FHP). Si hay grandes áreas de necrosis hialinizada y un área focal sospechosa de necrosis de células tumorales, los niveles a veces pueden ayudar a identificar un borde esclerótico y confirmar infartos más jóvenes. Además, si se embolizó un mioma antes de la cirugía para controlar el sangrado, las características histológicas se asemejarán a la necrosis de las células tumorales, aunque los vasos dentro de las áreas de necrosis también serán necróticos. Si se cuestiona la necrosis de células tumorales, el muestreo adicional de la masa miomatosa puede ayudar a aclarar el tipo de necrosis, ya sea a través de focos adicionales de necrosis de células tumorales u otras características características del leiomiosarcoma.
El término «tumor de músculo liso de potencial maligno incierto» (MUÑÓN) a veces se aplica a casos en los que hay características malignas indeterminadas o una combinación de características que son inusuales y, por lo tanto, no se reportan ampliamente en la literatura. Este término debe reservarse para los casos en los que el potencial maligno es realmente desconocido, y debe usarse con moderación.
El MUÑÓN es esencialmente un no diagnóstico, y está lleno de frustración para los médicos y los pacientes. La mayoría de los estudios de tocones reportan resultados benignos, que probablemente reflejan el hecho de que el término se utiliza en exceso. Si el tumor tiene características que por lo general son benignas, pero si se conocen casos raros de recidiva, el término «potencial recurrente bajo» puede ser preferible a MUÑÓN, porque ese término transmite más información sobre el potencial maligno predicho y conocido.
El leiomioma metastásico benigno es un tumor no necrótico, citológicamente blando y mitóticamente inactivo que se disemina a los pulmones y los ganglios linfáticos. Se puede tratar con resección y terapia hormonal. Estos tumores tienen un perfil citogenético distinto. Debido a que la histología del leiomioma metastásico benigno es idéntica a la de los leiomiomas, el diagnóstico siempre se realiza de forma retrospectiva (por ejemplo, en una mujer que presenta nódulos pulmonares). No hay características histológicas que ayuden a predecir qué leiomiomas uterinos blandos «harán metástasis».»
La leiomiomatosis intravascular es una proliferación de músculo liso suave dentro de los canales vasculares. Puede ser focal (demostrando intrusión vascular) o multifocal y muy visible. La intrusión vascular focal suele ser autolimitada. Ocasionalmente, la leiomiomatosis vascular prominente reaparece dentro de los vasos pélvicos o abdominales; en raras ocasiones, se extiende hasta la vena cava inferior y, finalmente, involucra el corazón. Debido a que los leiomiosarcomas pueden involucrar vasos sanguíneos, el término «leiomiomatosis intravascular» se reserva para aquellos tumores que no tienen características histológicas sospechosas (vea la imagen a continuación).
 Invasión vascular de un leiomiosarcoma.
Invasión vascular de un leiomiosarcoma. Las neoplasias mixoides del músculo liso uterino (MUSMN) son poco frecuentes; estos tumores solo se notificaron en unos pocos estudios pequeños. Los criterios histológicos para predecir una lesión mixoide agresiva están plagados de dificultad, porque los leiomiosarcomas mixoides pueden ser paucicelulares y engañosamente blandos. Su histología varía desde un estroma mixoide abundante, que recuerda a un mixoma (vea la primera imagen a continuación), a un patrón de edema pulmonar en el que las células tumorales tienen alvéolos finos septaliformes (como se muestra en la segunda imagen a continuación), a una apariencia de músculo liso más clásica similar a la fascitis nodular mixoide. El patrón mixoide no parece correlacionarse con el potencial maligno.
 El patrón de mixoma de tumores de músculo liso mixoide. Este tumor solo tiene atipia mínima.
El patrón de mixoma de tumores de músculo liso mixoide. Este tumor solo tiene atipia mínima.  leiomioma mixoide con un marcado patrón de edema pulmonar.
leiomioma mixoide con un marcado patrón de edema pulmonar. Algunas características comunes de las lesiones benignas incluyen bordes bien circunscritos, citología blanda y esencialmente sin actividad mitótica (menos de 2 por 10 HPF) (ver la siguiente imagen). Las características que predicen la malignidad incluyen necrosis de células tumorales (independientemente de otras características), bordes infiltrantes (reconocidos por el miometrio normal adyacente extendido y separado por el estroma mixoide) y mitosis mayores de 2 por 10 FHP. Debido al efecto de dilución del estroma mixoide, algunos investigadores abogan por contar 50 HPF para obtener una mejor representación del índice mitótico.
 Figura mitótica en un tumor de músculo liso mixoide. En promedio, la mayoría de los leiomiosarcomas tienen al menos 2 mitosis por cada 10 campos de alta potencia (HPF) (o más de 10 por 50 HPF).
Figura mitótica en un tumor de músculo liso mixoide. En promedio, la mayoría de los leiomiosarcomas tienen al menos 2 mitosis por cada 10 campos de alta potencia (HPF) (o más de 10 por 50 HPF). En algunos informes iniciales de tumores de músculo liso mixoide, se encontró que los tumores caracterizados por un índice mitótico de 0 por 10 HPF, citología blanda y bordes infiltrantes se relacionaron con desenlaces precarios. Aunque estos hallazgos no se han reproducido hasta la fecha, probablemente deberían diagnosticarse con cuidado; una categoría de muñón puede ser la más apropiada.
El edema puede parecerse al estroma mixoide y puede confundir la evaluación de un tumor de músculo liso. El edema secundario a la degeneración hídrica perinodular puede causar hinchazón del leiomioma (los autores han visto uno que mide 35 cm). La degeneración hídrica generalmente se caracteriza por edema centrado alrededor de los vasos grandes. Esto resulta en el desplazamiento de las células musculares lisas normales a la periferia del edema. Las naves parecen estar flotando en el espacio libre. Por lo general, en un tumor de músculo liso mixoide blando, las células tumorales son pequeñas, pero en la degeneración hídrica, las células tumorales tienen el tamaño de las células normales de músculo liso.
Los tumores epitelioides del músculo liso uterino se caracterizan por células poligonales con núcleos redondos ubicados en el centro. A menudo, se forma una matriz eosinofílica acelular alrededor de las células, dándole un aspecto óseo cuando se observa con aumento de escaneo. Estos tumores se han clasificado bajo numerosos nombres, incluyendo XYZ. Al igual que con sus primos mixoides, el umbral para clasificar los tumores de músculo liso epitelioide como leiomiosarcoma es más bajo que para los tumores de músculo liso habituales (consulte las 2 imágenes a continuación).
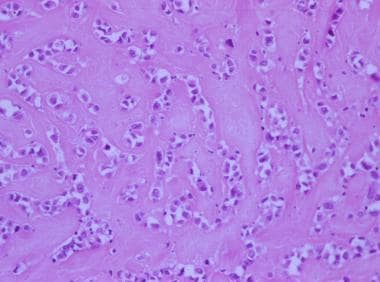 Matriz extracelular marcada en un leiomioma epitelioide.
Matriz extracelular marcada en un leiomioma epitelioide.  Tumor de músculo liso epitelioide celular.
Tumor de músculo liso epitelioide celular. Los tumores de músculo liso epitelioide se superponen en gran medida con los tumores de células epiteliales perivasculares (PEComas). Los pecomas son tumores de diferenciación incierta que a menudo ocurren en el entorno de la esclerosis tuberosa. Las células musculares lisas de PEComa comparten el inmunofenotipo raro de angiomiolipoma y linfangioleiomiomatosis y tienen positividad de actina de músculo liso (AMS), así como positividad perivascular de HMB 45 (vea las 2 imágenes a continuación). Aunque los pecomas uterinos también pueden surgir en el entorno de la esclerosis tuberosa, la mayoría son casos esporádicos.
 Tumor de células epiteliales perivasculares (PEComa) que demuestra las características epitelioides y de células claras.
Tumor de células epiteliales perivasculares (PEComa) que demuestra las características epitelioides y de células claras.  Tinción inmunohistoquímica de HMB45 de un tumor de células epiteliales perivasculares (PEComa) que demuestra inmunorreactividad focal cerca de los vasos.
Tinción inmunohistoquímica de HMB45 de un tumor de células epiteliales perivasculares (PEComa) que demuestra inmunorreactividad focal cerca de los vasos. En 2 estudios exhaustivos de Vang y Kempson y Folpe et al, la mayoría de los PEComas uterinos tuvieron un resultado excelente. Sin embargo, no se han encontrado características confiables para predecir el potencial agresivo. Algunos autores han afirmado que no es necesario distinguir el PEComa de los tumores de músculo liso epitelioide, y la positividad a HMB45 se puede observar en tumores de músculo liso epitelioide habituales. Sin embargo, los genes de esclerosis tuberosa regulan la vía Rheb/mTOR/p70S6K, e incluso los casos esporádicos de PEComa tienen niveles elevados de p70S6K, un área potencial para la terapia dirigida, como la rapamicina, que inhibe la mTOR. Por lo tanto, aunque la nomenclatura puede no importar, la evaluación genética podría volverse más crítica para posibles vías de tratamiento.
Ocasionalmente, los leiomiosarcomas epitelioides pueden ser infiltrantes y simular un tumor trofoblástico epitelioide de la gestación. La edad premenopáusica, la extensión de las células al canal endocervical o la dispersión por todo el endometrio son patrones inusuales para el leiomiosarcoma. Aunque el diagnóstico diferencial puede ser difícil, la distinción es fácil con la inmunohistoquímica.