a primer hyperparathyreosis (PHP) leggyakoribb klinikai megjelenése tünetmentes hypercalcaemia, és a PHP diagnózisa a csonttünetek, például az osteitis fibrosa cystica (OFC) jelenléte alapján egyre ritkább. Az OFC a PHP-ben szenvedő betegek kevesebb mint 5% – ánál fordul elő, és súlyosabb vagy régóta fennálló betegségre utal. Az OFC-t a csontfájdalom előfordulása jellemzi, amely specifikus radiográfiai változások megállapításával jár, mint például a megnövekedett subperiostealis csontreszorpció a sugár és a középső falangok disztális harmadában, a disztális clavicularis elvékonyodás, a “só és bors” koponya, csontciszták és barna daganatok hosszú csontokban. A barna daganatok csontdemineralizációból származnak osteoclast aktiválással, mikrohemorrhagiákkal és mikrotörésekkel, és tipikus színük miatt nevezik őket a bőséges hemosiderin lerakódások miatt. Kórszövettani szempontból az osteoclastos és osteoblastos aktivitás kombinációja cisztaképződéssel és számos hemosiderinnel terhelt makrofág létezik.1 A barna daganatok differenciáldiagnosztikája magában foglalja a csont óriássejtes reparatív granulomáját és óriássejtes daganatát (GCT).
metasztatikus GCT-t utánzó barna daganatokkal rendelkező mellékpajzsmirigy adenoma miatt PHP-ben szenvedő beteg esetéről számoltak be.
egy 47 éves férfi először 2008 májusában vett részt egy Kasztília-La Mancha-i Kórház Ortopédiai Sebészeti Osztályán, panaszkodva a csípő és a bal kéz fájdalmára, amelyet nem okozott korábbi trauma. A beteg személyes kórtörténetében diszlipidémia, 2-es típusú diabetes mellitus, artériás hipertónia, I. fokozatú elhízás, valamint kalcium-oxalát kövekkel járó vesekólika szerepelt. Családtörténetében két lánya volt, akiket adenoma miatt PHP-vel diagnosztizáltak és műtéten estek át. A csípő és a kéz sima röntgenképe polilobulált cisztás képet mutatott, amely felfújt és elvékonyodott a harmadik bal metakarpális csontban, valamint a Supra-acetabularis és a bal ilioischiopubicus ramus lyticus elváltozásokban. A medence CT-vizsgálata (2008.November) nagy elváltozásokat mutatott az iliac ala-ban, az ischiumban, a bal szemérem ramusban, a jobb szakrális szárnyban és a combnyakban. Ezen eredmények alapján 2009 júliusában és szeptemberében a beteg egy olyan műtéten esett át, amely curettage-et és kitöltést tartalmazott mind a harmadik bal metakarpális csont autológ graftjával, mind csontpótlóival, valamint a bal felső acetabularis lézióval. A patológiai laboratórium GCT-t jelentett. A mellkas és a medence CT és MRI-jével végzett későbbi kontrollok a medence polylobulált és expanzív lytikus elváltozásainak megnagyobbodását tárták fel (ábra. 1), keresztcsont, jobb combnyak, és L5, a megjelenése egy új elváltozás a jobb combfej és a bal hetedik bordaív (ábra. 2). Ezeket a változásokat a metasztatikus tumor progressziójának tulajdonították. A tartós fájdalom miatt, amely teljesen megakadályozta az ambulációt, a beteget a La Paz Kórház Universitario csonttumor egységébe utalták, ahol a kóros minták áttekintése arra a következtetésre vezetett, hogy a csontelváltozások erősen óriássejtes reparatív granulomákra utalnak, és szövettanilag nem különböztethetők meg a barna daganatoktól. Ezért a hyperparathyreosis kizárásra került. 2010 novemberében a beteget az endokrinológiai osztályra utalták, ahol további laboratóriumi vizsgálatok a következő eredményeket szolgáltatták: teljes kalcium 14 mg/dL, korrigált kalcium 13,2 mg/dL, ionos kalcium 1,72 mmol/L, foszfát 1,9 mg/dL, magnézium 1,86 mg/dL, vizelet kalcium 968,60 mg/24 óra, kreatinin 0,55 mg/dL, iPTH 535pg/mL, D-vitamin 13ng/mL. A teljes test CT 1,5 cm átmérőjű csomót mutatott a jobb mellékpajzsmirigy elméleti helyén, és egy mellékpajzsmirigy-vizsgálat 20mCi TC 99-sestamibi-val a jobb hiperfunkcionáló mellékpajzsmirigy adenomával összhangban lévő eredményeket tárt fel. Ezenkívül mind a biokémia, mind a morfológia alapján kizárták a kapcsolódó feochromocytoma jelenlétét. Jobb mellékpajzsmirigy-eltávolítást végeztek, és intraoperatív biopsziát jelentettek mellékpajzsmirigy adenomaként. A végleges kórszövettani vizsgálat megerősítette a mellékpajzsmirigy adenoma jelenlétét 4,5 g tömegben és 2,2 cm-es 2 cm-es, 1,9 cm-es méretben.
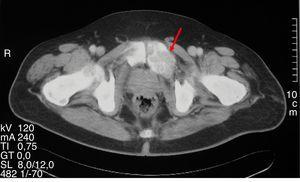
a medencei CT-vizsgálat során az osteitis fibrosa cystica-nak megfelelő kiterjedt litikus elváltozás.
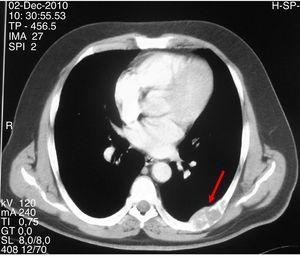
CT vizsgálat kiterjedt litikus elváltozást mutat lobulált körvonallal és kérgi elvékonyodással a hetedik bal parti ívben.
a műtét után a beteg tüneti hypocalcaemiát tapasztalt, amely kalcitriollal és kalciummal történő kezelést igényelt, amelyet eddig folytattak. Továbbra is nyomon követik az endokrinológiai osztályon, jelentős tüneti javulásról számol be, és mankóval képes járni. Egy genetikai vizsgálat nem talált mutációt a MEN – 1 génben.
a GCT egy erősen vaszkularizált daganat, amely a hosszú csontok metafízisében vagy epifízisében, vagy a medencében, a keresztcsontban vagy a csigolyákban található.2 az OFC-re jellemző barna daganatok radiológiai és szövettani megjelenése szorosan utánozhatja a GCT-t, amint az a betegünknél előfordult, és a differenciálást a klinikai tünetek és a laboratóriumi eredmények (iPTH) alapján kell elvégezni. Néhány szerző3, 4 OFC esetekről számolt be, amelyekben a klinikai tünetek és a röntgenfelvételek alapján kezdetben másodlagos metasztatikus csontbetegség gyanúja merült fel. Betegünkben azonban a metasztatikus primer csontdaganat diagnózisa szövettani leleteken alapult, míg a családi anamnézis, a fenti esetekben nem számoltak be, összhangban volt a PHP-vel.
másrészt, a D-vitamin hiány gyakran kimutatható betegeknél PHP és is3, 5 társított súlyosbodása biokémiai és fenotípusos megjelenése a betegség (magasabb szérum PTH szint, nagy mellékpajzsmirigy adenoma, és nagyobb a törés kockázata), amely hozzájárulhatott a pirosas klinikai képet a beteg.
a hyperparathyreosis familiáris formái nem gyakoriak (5%), és leggyakoribb okaik közé tartozik az 1-es és 2A típusú többszörös endokrin neoplasia (MEN) szindróma, hyperparathyreosis-állkapocs tumor (HPT-JT) szindróma és familiáris izolált hyperparathyreosis (FIHP).6 a férfiaknál 1 a hyperparathyreosis a legkorábbi és leggyakoribb megjelenés (>90%), míg a férfiaknál 2A későn fordul elő és alacsony penetrációval rendelkezik. Bár a MEN 1 genetikai vizsgálata negatív volt betegünkben, meg kell jegyezni, hogy a hamis negatív eredmény a vizsgált esetek akár 30% – ában is előfordulhat különböző génrégiókat vagy mutációkat érintő mutációs minták eredményeként még ismeretlen gének befolyásolják a menin transzkripcióját vagy hatását.7 Ez a MEN-1 különböző aspektusainak valószínű aszinkron előfordulásával együtt szükségessé teszi a folyamatos megfigyelést. A MEN 2A nem valószínű pajzsmirigy neoplasztikus érintettség vagy feochromocytoma hiányában. A differenciáldiagnózisnak tartalmaznia kell a HPT-JT-t is, mivel a csont érintettsége és az adenoma nagy mérete miatt. A mellékpajzsmirigy-karcinóma végső megállapítása alátámasztotta volna ezt a diagnózist, mivel a HPT-JT-ben gyakran előfordul.8 azonban a mandibularis vagy maxillaris fibro-osseous elváltozások és a vese elváltozások hiánya ezt valószínűtlenné tette. Végül, bár a FIHP bizonyos esetekben más hyperparathyroid szindrómák egy változatát jelentheti, nem zárható ki annak a lehetősége, hogy az 1.és 2. férfiaknál, valamint a HPT-JT-ben jelentett mutációktól eltérő, még nem azonosított lokuszokban található mutációk okozhatják ezt a szindrómát.
a bejelentett eset érdekessége abban rejlik, hogy szemlélteti a foszfor-és kalcium-anyagcsere, valamint a mellékpajzsmirigy funkció értékelésének fontosságát minden csontlézióban szenvedő betegnél, a potenciális PHP gyanúját, ha szuggesztív léziók léteznek, valamint a valószínű mögöttes genetikai komponens részletes családi és személyes előzmények alapján történő keresését.