absztrakt
lépinfarktus (SI) ritka klinikai diagnózis, amelyet általában hasi fájdalom, hányinger és hányás tünetei jellemeznek. Itt az SI egyedülálló esetét mutatjuk be, akut bal oldali mellkasi fájdalomként. Ez a szokatlan előadás arra késztetett minket, hogy a kezdeti vizsgálatot helytelenül összpontosítsuk a szív eredetű betegségekre. Ismertetjük a lépinfarktus helyes diagnózisának és a megfelelő kezelésnek az ebből eredő késleltetését. Ez az eset rávilágít arra, hogy akut mellkasi fájdalomban szenvedő betegeknél figyelembe kell venni az SI-t, különösen hajlamosító tényezők, például hematológiai malignitás vagy autoimmun reumás betegségek jelenlétében.
kulcsszavak
lépinfarktus, mellkasi fájdalom, szisztémás lupus erythematosus
Bevezetés
a lép infarktusa ritka klinikai esemény, az éves előfordulási arány alacsonyabb, mint 0,00999 – 0,0194% az általános lakosság körében . A lépinfarktus (SI) többnyire traumával vagy hematológiai rendellenességekkel jár, mint például sarlósejtes betegség, limfóma, leukémia és myelofibrosis . Egyéb kevésbé gyakori hajlamosító tényezők a szívembólia pitvarfibrilláció vagy fertőző endocarditis esetén, valamint prokoaguláns státusú trombózis, például szisztémás fertőzés . Az SI-vel szorosan összefüggő kóros entitások egy másik csoportja az autoimmun reumás betegségek, nevezetesen a szisztémás lupus erythematosus (SLE) és a polyangitis Granulomatosis (GPA) . A klinikusoknak tovább kell vizsgálniuk azt a tényt, hogy az SI lehet az alapbetegség első jele, mivel a korai felismerés és a beavatkozás javíthatja a beteg prognózisát
az SI gyakori tünetei közé tartozik a hasi fájdalom, hányinger és hányás. Az SI-t láz, leukocitózis, emelkedett LDH-szint vagy trombofília is kísérheti . Az SI-ben szenvedő betegek vérzéses sokkban is előfordulhatnak a lép masszív subscapularis vérzése miatt . Itt, az SI egyedülálló esetét nyújtjuk, atipikusan akut bal oldali mellkasi fájdalomként jelenik meg, amely valódi diagnosztikai kihívást jelentett.
esettanulmány
egy 25 éves férfi, akinek kórtörténetében szisztémás lupus erythematosus (SLE) és végstádiumú vesebetegség (ESRD) szerepelt, két órával korábban akut bal oldali mellkasi fájdalommal mutatta be a sürgősségi osztálynak. A beteg leírta, hogy a fájdalom éles és tartós, amely a bal vállára és a felkarjára sugárzott. A mellkasi fájdalommal összefüggésben hideg izzadásról számolt be, de tagadta a légszomjat vagy az émelygést. A fizikális vizsgálat során vérnyomása, pulzusa, légzésszáma, hőmérséklete és oxigéntelítettsége szobahőmérsékleten 207/119 Hgmm, 109/perc, 18/perc, 98,2 F, illetve 98% volt. A magas vérnyomás, a tachycardia és a tachypnea kivételével a fizikai vizsgálat során nem észleltek más rendellenes eredményeket. Az EKG kimutatta a sinus ritmust és a szívenzimek normálisak voltak. Az ultrahang és a mellkas röntgenfelvétele nem mutatott rendellenes eredményeket. A mellkas, a has és a medence kontrasztanyagos CT-je fokozott lépinfarktust mutatott ki a lépartéria kiterjedt vascularis meszesedésével (1.ábra). A beteg fokozatosan javult a folyamatos heparin infúzióval történő kezelés során, 1700-2700 egység/óra sebességgel.a kórházi kezelés harmadik napján heparinról apixabanra állították át, majd ezt követően elbocsátották.
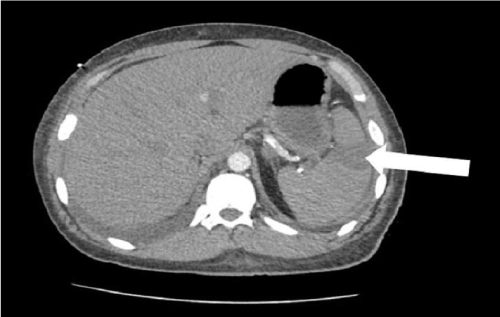
1.ábra. Lépinfarktus (nyíl) a kontraszt axiális szakaszán fokozott számítógépes tomográfia a has.
megbeszélés
lépinfarktus (SI) többnyire a fent említett hajlamosító tényezőkkel rendelkező egyéneknél fordul elő. A kezeletlen lépinfarktus lép-tályog vagy pszeudociszta kialakulásához vezethet, vagy vérzést okozhat a későbbi lépruptúrával . Ezért fontos, hogy a klinikusok magas gyanakvási indexet tartsanak fenn lépinfarktus olyan betegeknél, akiknél ismert, hogy ehhez a szövődményhez társulnak, akik megmagyarázhatatlan mellkasi fájdalommal járnak.
betegünkben a szisztémás lupus erythematosus (SLE) és a végstádiumú vesebetegség (ESRD) valószínűleg hozzájárult az SI kialakulásához. Az SLE-ben szenvedő betegek SI-jét leginkább az artériás trombózis okozza, amelyet autoantitest által kiváltott endothel sérülés . A proinflammatorikus citokinek és kemokinek emelkedett szintje szintén megkönnyíti a trombotikus folyamatot . Ennek eredményeként a trombózis egész életen át tartó előfordulási aránya az SLE-ben szenvedő betegek körében a becslések szerint 9-37%. A protrombotikus diatézis általában erősebb azoknál a betegeknél, akiknél hosszabb a betegség időtartama . A trombotikus események általában a keringésben fordulnak elő, beleértve az agyat, a szemet, valamint a disztális karokat és lábakat. SLE-indukált trombózisok azonban ritkán járnak a splanchnikus keringéssel .
az urémiás vérzési hajlam a végstádiumú vesebetegség (ESRD) jól megalapozott szövődménye. Ennek ellenére az ESRD-ben szenvedő betegek 5,6-szor nagyobb valószínűséggel alakulnak ki vénás trombózis, mint az általános népesség. Ugyanezen vonal mentén az artériás trombózis 8,4-11,9-szer gyakoribb az ESRD-ben szenvedő betegek körében az általános populációhoz képest . Az oxidatív stressz fokozott szintje ESRD betegeknél kiterjedt endothel sérülést okoz. Az ESRD az abszolút protein S-hiányhoz és a funkcionális protein C-hiányhoz is kapcsolódik. Az ESRD-ben szenvedő betegeknél magas a tumor nekrózis faktor szintje is-a (TNF), az interleukin-6 (IL-6), A C-reaktív protein (CRP) és a fibrinogén. Mindezen proinflammatorikus citokinek és akut fázisú reagensek emelkedett koncentrációja arra utal, hogy az ESRD szisztémás gyulladással jár. A szisztémás gyulladás kedvez a pro-trombotikusnak az anti-trombotikus kaszkádokkal szemben .
az SI kezdeti diagnosztizálása nehéz feladatnak bizonyulhat, mivel a patognomonikus biomarker hiánya nagy kihívást jelent a diagnózis számára. Vannak azonban különféle képalkotási módok, amelyek elősegítik a klinikai vizsgálatot. A szonográfiai képalkotásban az akut SI perifériás ék hipoechoikus elváltozásként jelenik meg . A kontrasztos számítógépes tomográfia (CT) előnyös a szonográfiával szemben a lép jobb felbontása miatt elváltozások. A CT-vizsgálat során az SI szegmentális ék alakú területként jelenik meg, alacsony csillapítással. Az SI megjelenítésére képes egyéb képalkotási módok közé tartozik a mágneses rezonancia képalkotás (MRI) és a szcintigráfia . Az SI ritkasága miatt még nincs elegendő bizonyíték az SI különböző képalkotási módjainak érzékenységének és specifikusságának felmérésére.
az SI kezelésének központi eleme támogató terápia, például intravénás hidratálás, vérátömlesztés és szükség esetén fájdalomcsillapítás. A konzervatív kezelésre refraktív tünetekkel rendelkező betegek általában splenectomián esnek át. A cardiovascularis állapotra összpontosító szoros monitorozás kritikus fontosságú az SI ismert szövődményeinek korai felismerésében és beavatkozásában, amelyek a következők: lépruptúra, vérzés, tályog vagy pszeudociszta . Az SI mögöttes etiológiájára jellemző kezelés szintén kiemelkedő jelentőségű. Az SI-vel kapcsolatban ismert fertőző betegségek szintén megfelelő kezelést igényelnek, ezek közé tartozik a fertőző mononukleózis, a malária és a babesiosis .
artériás vagy vénás trombózis következtében SI-ben szenvedő betegeknél heparinnal vagy warfarinnal végzett antikoaguláns terápia, trombolitikus kezelés, perkután vagy mechanikus thrombectomia alkalmazható . A sarlósejtes megbetegedések vagy malignus hematológiai folyamatok következtében kialakuló vaso-occlusiv epizódban gyakran alkalmaznak terápiás aferezist, mint például az eritrocitaferezist és a leukocytaferezist .
következtetés
összefoglalva, ez a jelentés az SI atipikus megjelenését mellkasi fájdalomként írja le. Legjobb tudomásunk szerint csak egy másik esetről számoltak be lépinfarktus mellkasi fájdalomként jelentkezik . Az eset bejelentésével reméljük, hogy felhívjuk a figyelmet erre az egészségügyi szolgáltatók gyakran túllátott komplikációjára.
- Caremani M, Occhini U, Caremani A, Tacconi D, Lapini L és mtsai. (2013) fokális lépelváltozások: amerikai eredmények. J Ultrahang 16: 65-74.
- Kumar S, Gupta N, Singh NP, Walson S (2006) többszörös lépinfarktus dilatált kardiomiopátiában szenvedő betegben: szokatlan etiológia. J Indiai Acad Clin Med 7: 239-242.
- Fishman D, Isenberg DA (1997) lép részvétel reumás betegségekben. Semin Arthritis Rheum 27: 141-155.
- Lawrence YR, Pokroy R, Berlowitz D, Aharoni D, Hain D, et al. (2010) lépinfarktus: frissítés William Osler megfigyeléseiről. Isr Med Assoc J 12: 362-365.
- Ozakin E, Cetinkaya O, Baloglu Kaya F, Acar N, Cevik AA (2016) Az akut hasi fájdalom ritka oka: Lépinfarktus (Esetsorozat). Turk J Emerg Med 15: 96-99.
- Beeson MS (1996) lépinfarktus akut hasi fájdalomként jelentkezik egy idősebb betegnél. J Emerg Med 14: 319-322.
- Bazzan M, Vaccarino a, Marletto F (2015) szisztémás lupus erythematosus és trombózis. Thromb J 13: 16.
- Frieri M (2012) gyorsított ateroszklerózis a szisztémás lupus erythematosusban: a proinflammatorikus citokinek szerepe és terápiás megközelítések. Curr Allergia Asztma Rep 12: 25-32.
- Burgos PI, Alarc ons (2009) Thrombosis szisztémás lupus erythematosusban: kockázat és védelem. Szakértő Rev Cardiovasc Ther 7: 1541-1549.
- Arnold MH, Schrieber L (1988) lép-és veseinfarktus szisztémás lupus erythematosusban: asszociáció anti-cardiolipin antitestekkel. Clin Rheumatol 7: 406-410.
- Ocak G, Vossen CY, Rotmans JI, Lijfering WM, Rosendaal FR, et al. (2011) vénás és artériás trombózis dialízisben szenvedő betegeknél. Thromb Haemost 106: 1046-1052.
- Casserly LF, dEmber LM (2003) trombózis végstádiumú vesebetegségben. Semin Dial 16: 245-256.
- Llewellyn ME, Jeffrey RB, DiMaio MA, Olcott EW (2014) a lépinfarktus szonográfiai “fényes sávjele”. J Ultrahang Med 33: 929-938.
- Gupta S, Kakar a (2004) szokatlan etiológiájú lépinfarktus. J Indiai Acad Clin Med 5: 310-314.
- Al-Salem AH (2013) masszív lépinfarktus sarlósejtes vérszegénységben szenvedő gyermekeknél és a splenectomia szerepe. Pediatr Surg Int 29: 281-285.
- Phillips DR, Conley PB, Sinha U, Andre P (2005) terápiás megközelítések az artériás trombózisban. J Thromb Haemost 3: 1577-1589.
- Wakefield TW (2000) vénás trombózis kezelési lehetőségei. J Vasc Surg 31: 613-620.
- Morgan R, Belli AM (2002) perkután thrombectomia: áttekintés. Eur Radiol 12: 205-217.
- Ullrich H, Fischer R, Grosse R, Kordes U, Schubert C, et al. (2008) Eritrocitaferézis: ne felejtsen el egy hasznos terápiát!. Transfus Med Hemother 35: 24-30.
- H Xhamlig K, Moog R (2012) leukocita-depléció terápiás Leukocitaferezissel leukémiás betegeknél. Transfus Med Hemother 39: 241-245.
- Naviglio s, Abate MV, Chinello M, Ventura a (2016) lépinfarktus akut fertőző mononukleózisban. J Emerg Med 50: e11-13.
- Florescu D, Sordillo PP, Glyptis a, Zlatanic E, Smith B és mtsai. (2008) lépinfarktus az emberi babesiosisban: két eset és vita. Clin megfertőzi a Dis 46: e8-11-et.
- Hwang JH, Lee CS (2014) malária okozta lépinfarktus. Vagyok J Trop Med Hyg 91: 1094-1100.
- Koyuncu M, K Xhamstekci SK, ons D, Ekinci n (2015) lépinfarktus, mint a mellkasi fájdalom ritka oka. Eurázsiai J Emerg Med 14: 154-156.