| Autore(i) | I. A. C. van der Bilt, MD | |
| Moderatore | T. T. Keller | |
| Supervisore | ||
| alcune note sulla paternità | ||
- Farmaco
- Digoxin
- Antiaritmici
- Beta bloccanti
- Intossicazione da nortriptilina
- Amitriptyline Intossicazione
- Pericardite
- Miocardite
- Embolia Polmonare
- Cronica Malattia Polmonare Modello
- Pacemaker
- Tamponamento
- Aneurisma ventricolare
- Cardiomiopatia dilatativa
- Cardiomiopatia ipertrofica ostruttiva
- Disturbi elettrolitici
- Ipotermia
- Modifiche dell’ECG dopo Eventi Neurologici
- Contusione cardiaca
- Lown Ganong Levine
- Ebstein
- Sinistra e blocco di branca destra
- Intossicazione da Cocaina
- Sarcoidosi
Farmaco
Digoxin
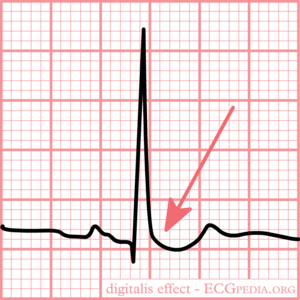
Tipico per intossicazione da digossina è stranamente a forma di ST-depressione
modifiche dell’ECG tipico per digoxin uso (digoxin = Lanoxin) sono:
- Stranamente a forma di ST-depressione con ‘scavato’ aspetto del segmento ST (vedi figura)
- Piatto, negativo o bifasico onda T
- Breve intervallo QT
- Aumento del u-ampiezza dell’onda
- Prolungato PR-intervallo
- bradicardia Sinusale
modifiche dell’ECG tipico per intossicazione da digossina sono:
- le Bradiaritmie:
- blocco AV. Compreso blocco AV completo e Wenkebach.
- Tachiaritmie:
- tachicardia Giunzionale
- Atriale tachicardia
- ectopia Ventricolare, bigemini, tachicardia ventricolare monomorfa, tachicardia ventricolare bidirezionale
l’Intossicazione può portare ad un SA-blocco AV-blocco, a volte in combinazione con la tachicardia. NB questi effetti sono aumentati dall’ipopotassiemia. In concentrazioni estremamente elevate possono svilupparsi disturbi del ritmo (tachicardia ventricolare, fibrillazione ventricolare, fibrillazione atriale).
Antiaritmici
- Antiaritmici: Questi possono portare a diversi ECG-modifiche;
- Ampia e irregolare onda P
- Ampio complesso QRS
- intervallo QT Prolungato (bradi-tachicardia, AV-blocco, tachicardia ventricolare)
- Prominente U-wave
- In caso di intossicazione, le caratteristiche sopra citate sono più prominenti
Inoltre, diversi arrhthytmias può essere visto.
Beta bloccanti
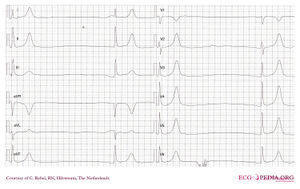
ECG di un paziente con intossicazione da atenololo
L’intossicazione da beta-bloccanti può provocare bradicardia, ipotensione, allargamento del QRS e convulsioni. In una serie di 260 pazienti con intossicazione da beta-bloccanti, 41 (15%) hanno sviluppato morbilità cardiovascolare e 4 (1,4%) sono morti. Il coingestante cardioattivo (ad es. calcio-antagonisti) è stato l’unico fattore significativamente associato allo sviluppo della morbilità cardiovascolare.
Intossicazione da nortriptilina
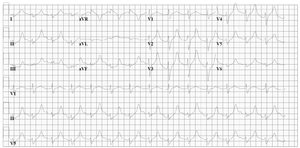
Un esempio di grave intossicazione da nortriptilina. L’effetto inibitorio sul canale del sodio si manifesta come un complesso QRS allargato e un intervallo QT prolungato. |
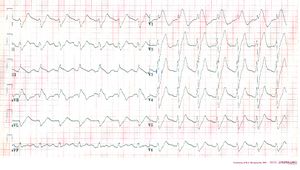
Un altro esempio di grave intossicazione da nortriptilina. |
Amitriptyline Intossicazione
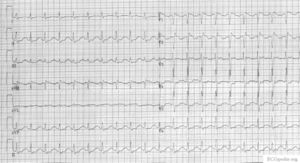
Un esempio di un grave amitriptyline intossicazione. L’effetto inibitorio sul canale del sodio si manifesta come un complesso QRS allargato. |
Un ECG dello stesso paziente prima dell’intossicazione. |
Pericardite
Pericardite
Miocardite
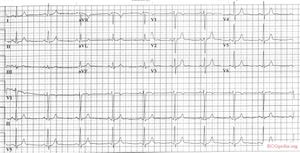
Un paziente con miocardite e pericardite mostra diffusa ST elevation
Miocardite è un’infiammazione del miocardio e l’interstizio. I sintomi sono dolore toracico debole, frequenza cardiaca anormale e insufficienza cardiaca progressiva. Può essere causato da diversi fattori: virus, batteri, funghi, parassiti, spirochete, reazioni autoimmuni, borreliosi (malattia di Lyme) e HIV/AIDS.
La peri/miocardite acuta causa cambiamenti aspecifici del segmento ST. Questi possono essere accompagnati da disturbi del ritmo sopraventricolare e ventricolare e anomalie dell’onda T.
Embolia Polmonare
Vedere il capitolo Embolia Polmonare
Cronica Malattia Polmonare Modello
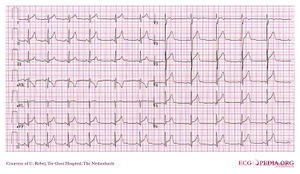
Un esempio di ipertrofia ventricolare destra (di destra e di ingrandimento atriale) in un paziente con ipertensione polmonare cronica dovuta per l’embolizzazione periferica.
L’ECG mostra complessi QRS a bassa tensione nelle derivazioni I, II e III e una deviazione dell’asse destro. Ciò è causato dall’aumento della pressione sulla camera destra. Questo porta all’ipertrofia ventricolare destra.
Pacemaker
Vedere il capitolo Pacemaker
Tamponamento
alternanza dell’Elettrico sul ECG
In caso di tamponamento, liquido si raccoglie nel pericardio. Poiché il pericardio è rigido, il cuore è compresso, con conseguente difficoltà di riempimento. Questa è una situazione potenzialmente pericolosa per la vita e deve essere trattata con pericardiocentesi, drenaggio del fluido. Il tamponamento può essere il risultato di pericardite o miocardite. Dopo un infarto miocardico può anche svilupparsi un tamponamento; questa è chiamata Sindrome di Dresslers. In caso di cancro,può svilupparsi un aumento del liquido pericardico. Questo di solito è causato dalla carcinomatosi della pericardite, il che significa che il cancro si è diffuso al pericardio
L’ECG mostra:
- Tachicardia sinusale
- Complessi QRS a bassa tensione microvolt
- Alternanza dei complessi QRS, solitamente in rapporto 2:1. Alternani elettrici possono anche essere visti in ischemia miocardica, embolia polmonare acuta e tachiaritmie
- Depressione del segmento PR (questo può anche essere osservato in un infarto atriale)
Aneurisma ventricolare
Il modello ECG suggerisce un infarto miocardico acuto. Possono verificarsi tutti i segni classici di MI:; Sono presenti onde Q, elevazioni del segmento ST (>1mm, >4 settimane) e inversioni dell’onda T. Per escludere un infarto miocardico acuto, il confronto con il vecchio ECG è obbligatorio (l’infarto miocardico si è verificato anni prima).
Cardiomiopatia dilatativa
Spesso si può vedere un LBBB o un complesso QRS allargato. Inoltre, sono presenti cambiamenti del segmento ST non specifici con segni di allargamento atriale sinistro.
Cardiomiopatia ipertrofica ostruttiva
Un HOCM è una malattia ereditaria.Sull’ECG ci sono segni di ipertrofia ventricolare sinistra e allargamento atriale sinistro.
Disturbi elettrolitici
Vedere il capitolo: disturbi elettrolitici
Ipotermia
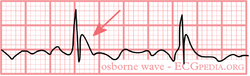
Un Osborn J onda
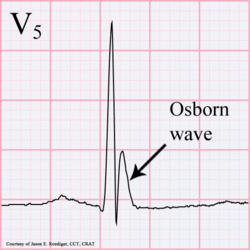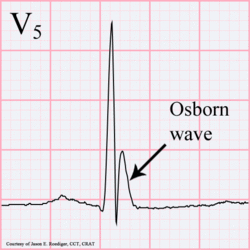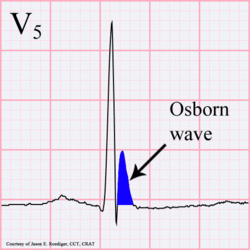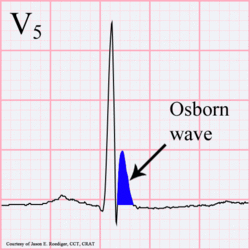
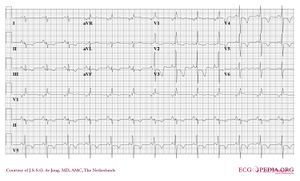
Osborn onda. 81-year-old maschio nero con BP 80/62 e temperatura 89.5 gradi F (31.94 C).
-
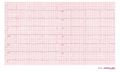
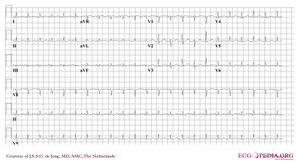
Un ECG a 12 derivazioni di un paziente con una temperatura corporea di 32 gradi Celsius. Nota la bradicardia sinusale, l’intervallo QT prolungato (QTc non è prolungato) e l’onda J di Osborn, più prominente nei cavi V2-V5
-
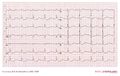
Un ECG di un paziente con una temperatura corporea di 28 gradi Celsius.
In ipotermia è possibile osservare una serie di cambiamenti specifici;
- bradicardia Sinusale
- Prolungato intervallo QTc
- ST segment elevation (inferiore e sinistra derivazioni precordiali)
- Osborn-onde (lento deviazioni alla fine del QRS-complesso)
Modifiche dell’ECG dopo Eventi Neurologici
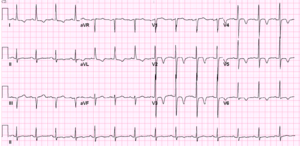
ECG di 74 anni, la paziente con emorragia subaracnoidea. Notare le onde T negative e l’intervallo QT prolungato.
Nel 1938, Aschenbrenner notò che le anomalie di ripolarizzazione possono verificarsi dopo un aumento della pressione intracranica. Da allora, molte pubblicazioni hanno descritto i cambiamenti dell’ECG dopo eventi neurologici acuti.
I cambiamenti ECG che possono verificarsi sono:
- Onde Q
- Elevazioni del segmento ST,
- Depressioni del segmento ST,
- Variazioni dell’onda T. Grandi onde T negative sopra i cavi precordiali sono osservate frequentemente.
- Intervallo QT prolungato.
- Onde u prominenti.
Queste anomalie sono frequentemente osservate dopo un’emorragia subaracnoidea (SAH) (se misurata in serie, quasi tutti i pazienti con SAH hanno almeno un ECG anormale.), ma anche in ematoma subdurale, CVA ischemica, tumori cerebrali, Guillain Barré, epilessia ed emicrania. Le variazioni ECG sono generalmente reversibili e hanno un valore prognostico limitato. Tuttavia, i cambiamenti dell’ECG possono essere accompagnati da danni miocardici e cambiamenti ecocardiografici. La causa dei cambiamenti dell’ECG non è ancora chiara. L’ipotesi più comune è quella di un neurotramitter “catecolamine storm” causato dalla stimolazione simpatica.
Contusione cardiaca
Contusione cardiaca (in latino: contusio cordis o commotio cordis) è causato da un trauma contusivo al torace, spesso causato da un incidente in auto o in moto o nelle arti marziali. Possono verificarsi disturbi del ritmo e persino insufficienza cardiaca. La diagnosi viene effettuata utilizzando l’ecocardiografia e test di laboratorio per gli enzimi cardiaci.Possibili cambiamenti ECG sono:
Aspecifici modifiche
- Pericardite-come elevazione del ST o PTa depressione
- intervallo QT Prolungato
danno Miocardico
- Nuove onde Q
- segmento ST-T elevazione o depressione
ritardo di Conduzione
- blocco di branca Destra
- Fascicolazioni blok
- ritardo AV(1°, 2 ° e 3 ° grado AV blok)
Aritmie
- tachicardia Sinusale
- Atriale e ventricolare extrasystoles
- fibrillazione Atriale
- Ventricolare tachicardia
- fibrillazione Ventricolare
- bradicardia Sinusale
- Atriale tachicardia
Lown Ganong Levine
Il Lown Ganong Levine è un pre-eccitazione sindrome in cui gli atri sono collegati alla parte inferiore del nodo AV o fascio di his. Sull’ECG:
- Intervallo PR breve,< 120 ms
- Complesso QRS normale
- Nessuna onda delta
Ebstein
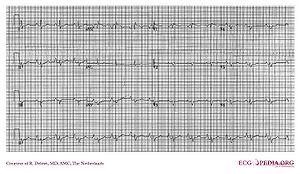
ECG da un paziente con anomalia di Ebstein che mostra enormi onde P e onde QRS a bassa ampiezza. L’inversione dell’onda RBBB e T non è presente su questo ECG.
Nell’anomalia di Ebstein la valvola tricuspide viene inserita più apicamente del normale. Questo produce un atrio destro molto grande. Circa il 50% degli individui con anomalia di Ebstein ha evidenza di sindrome di Wolff-Parkinson-White, secondaria al tessuto ventricolare destro atrializzato.
Altre anomalie che si possono vedere sul ECG include
- segni di diritto ingrandimento atriale o di altezza e largo ‘Himalaya’ le onde P,
- di primo grado blocco atrioventricolare, che si manifesta come una prolungata PR-intervallo
- bassa ampiezza del complesso QRS nelle derivazioni precordiali destre
- atipici blocco di branca destra
- inversione delle onde T in V1-V4 e onde Q in V1-V4 e II, III e aVF.
- Onde Q in II, III, AVF. Queste onde Q sono pensati per riflettere fibrotico assottigliamento della parete libera ventricolare destra e/o del setto fibrosi con coesistenti posteriore sinistra hemiblock
Sinistra e blocco di branca destra
Vedi: ritardo di Conduzione
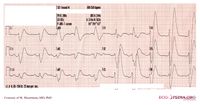
Intossicazione da Cocaina
|
Sarcoidosi
In pazienti con dimostrata sarcoidosi polmonare alterazioni ECG può essere utilizzato come un indicatore di coinvolgimento cardiaco. La presenza di un QRS frazionato o di un blocco di branca aumenta la probabilità di coinvolgimento cardiaco.