context
encefalopatia Hashimoto (HE) este un sindrom neuropsihiatric rar asociat cu anticorpi tiroidieni și a fost raportat pentru prima dată de Brain în 1996 (Brain și colab., 1966). El prezintă o gamă largă de simptome clinice, inclusiv manifestări neurologice, cum ar fi episoade asemănătoare accidentului vascular cerebral, convulsii, confuzie, mioclonus, ataxie, tremurături și demență, precum și manifestări psihiatrice, inclusiv psihoză acută, tulburări depresive, modificări de personalitate, halucinații și schizofrenie (Kirshner, 2014; Menon și colab., 2017). În acest raport de caz, descriem un pacient cu el ale cărui simptome clinice și rezultatele testelor de laborator au imitat encefalita virală.
raport de caz
un bărbat de 59 de ani care prezenta febră, dureri de cap și vorbire incomodă, care se manifesta în mod specific ca vorbire lentă și neclară, a fost internat la spital. El a negat infecțiile recente, cum ar fi gripa sau gastroenterita, călătoriile și alte motive posibile, care ar putea fi responsabile pentru febră, care a atins punctul culminant la 39,5 centimetrii C. istoricul medical anterior a dezvăluit gută timp de 20 de ani, dar nu au fost prescrise medicamente. Examenul său neurologic și tomografia computerizată craniană (CT) și imagistica prin rezonanță magnetică (RMN) (Figura 1) au fost normale. Rezultatele EEG au arătat nereguli minore în valuri (5-20 XVT 14-20 Hz XVT) emise de emisferele bilaterale. Rutina de sânge, proteina C reactivă, vitamina B12 serică și acidul folic, precum și alți factori de autoimunitate care conțin anticorpi antinucleari (ANA), anticorpi citoplasmatici anti-neutrofile (ANCA) și factori reumatoizi au fost toate de neimaginat. Lichidul cefalorahidian (LCR) a prezentat o creștere a numărului de celule albe din sânge (WBC) (104 int 106/L, interval de referință 0-8 int 10^6/L) și niveluri crescute de proteine (1,68 g/L, interval de referință 0,15–0,45 g/l). Cultura, frotiul și anticorpii bacterieni, fungici, virali și bacili tuberculari din ser și LCR au fost negativi. El a fost diagnosticat cu encefalită virală și tratat cu agenți antivirali. Simptomele sale s-au ameliorat într-o săptămână și a fost externat din spital. Cinci luni mai târziu, el a fost trimis din nou la spitalul nostru din cauza unei febră de 38,5 C și confuzie ocazională a sentinței. A fost efectuată o altă puncție lombară; LCR a avut un număr de WBC de 39 de 10 ^ 6 / l și conținutul de proteine a fost de 1,32 g / L. RMN-ul cranian și rezultatele testelor de laborator au fost aproape normale, cu excepția scăderii funcției tiroidiene și a nivelurilor crescute de autoanticorpi anti-tiroidieni (ATA) din ser și LCR. Constatările inițiale au fost următoarele: în ser, concentrația hormonului stimulator tiroidian (TSH) a fost de 43,39 uIU/ml (interval de referință (RR): 0,27–4,2 uIU/ml), concentrația triiodotironinei libere (FT3) a fost de 2,89 pmol/ml (RR: 3,1–6,8 pmol/ml), concentrația tiroxinei libere (FT4) a fost de 7,18 pmol/ml (RR: 12,0–22,0 pmol/ml), concentrația totală de triiodotironină (TT3) a fost de 1,17 pmol/ml (RR: 1,3–3.1 pmol/ml), and total thyroxine (TT4) concentration was 44.26 pmol/ml (RR: 66–181 pmol/ml); the titer of anti-thyroglobulin autoantibodies (TgAb) was 1274 IU/ml (RR: < 115 IU/ml) and the titer of anti-thyroperoxidase autoantibodies (TPOAb) was 600 IU/ml (RR: < 35 IU/ml). In the CSF, ATA was positive (TPOAb 17.06 IU/ml, TgAb 16.02 IU/ml). Ultrasound imaging indicated diffuse lesions of the thyroid. Analiza anticorpilor anti-NMDAR, AMPA1, AMPA2, LGI1, CASPR2, GABA, GAD, anti-Hu, Yo, Ri, MAI, MA2, CV2, Amfifizină, SOX-1, Tr, Zic4 și GAD65, au fost toate negative atât în ser, cât și în LCR. Pacientul a fost diagnosticat în cele din urmă cu HE, tiroidita lui Hashimoto și hipotiroidism și a prescris metilprednisolon și Euthyrox. Metilprednisolonul a fost început la o doză de 80 mg/zi timp de 1 săptămână și a fost redus la 40 mg/zi în săptămâna 2; ulterior, a fost prescris prednisolonul oral, care a fost înțărcat la o rată de 5 mg pe săptămână, adică prednisolonul oral a fost utilizat pentru un total de 8 săptămâni. Simptomele sale au fost ameliorate în 3 zile. Pacientul a rămas sănătos în timpul unei perioade de urmărire de 1 an.
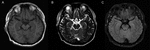
Figura 1. Imagistica RMN a creierului. Nu există descoperiri anormale în imagistica RMN a creierului pacientului. (A) Imagine ponderată T1; (B) imagine ponderată T2; (C) imagine fler.
discuție
rata de prevalență estimată a HE este de 2,1 la 100.000, iar raportul de sex (femeie la bărbat) este de 4:1 (Ferracci și colab., 2004). Cursul lui poate fi progresiv, recidivant-remisiv sau chiar auto-limitativ. În cazul de față, pacientul părea să aibă un curs recidivant-remisiv.
combinat cu simptomele pacientului, rezultatele RMN normale, titrurile ridicate de ATA în ser și pozitivitatea ATA a LCR, pacientul a fost în cele din urmă diagnosticat cu HE după excluderea altor cauze potențiale, inclusiv accident vascular cerebral, tumoare, infecție a sistemului nervos central, encefalită autoimună și sindrom paraneoplazic.
în general, fiziopatologia HE este încă neconcludentă. Pe baza constatărilor neuropatologice, a fost propus un mecanism de vasculită autoimună. Într-un studiu anterior, biopsiile cerebrale au arătat că poate fi implicată infiltrarea limfocitară în jurul venulelor și arteriolelor (Duffey și colab., 2003). Un alt mecanism posibil implicat este că atas atacă antigene care sunt împărtășite de tiroidă și creier și, din acest motiv, titruri ridicate de atas, inclusiv tpoab, TgAb și anticorpi anti-receptor TSH (TSH-R) în ser și, uneori, în CSF, sunt considerate caracteristici distinctive ale HE (Yoneda, 2018). În mod similar, în cazul nostru s-au găsit titruri ridicate de ATA și CSF-ATA. Într-un studiu anterior, terapia de schimb de plasmă a dus la o îmbunătățire profundă a simptomelor pacienților (Tran și colab., 2018). Împreună, aceste descoperiri sugerează că ATA joacă un rol important în HE. Cu toate acestea, nivelurile crescute de ATA din ser se găsesc, de asemenea, în cadrul populației generale și sunt deosebit de frecvente la persoanele în vârstă. Mai mult, amploarea altitudinii ATA nu este legată de severitatea HE. Deși nivelurile ATA serice ale pacienților au rămas în continuare ridicate după terapia cu metilprednisolon, simptomele sale au fost rezolvate (titru de autoanticorpi anti-tiroglobulină (TgAb): 041 UI/ ml, RR: < 115 UI/ml; titru de autoanticorpi anti-tiroperoxidază (TPOA): 600 UI/ml, RR: <35 UI / ml). Rezultatele noastre confirmă faptul că nu există nicio relație între gradul de creștere a ATA și severitatea HE.
deși corelația dintre ATA și HE este încă neclară (Kirshner, 2014), criteriile de diagnostic pentru HE au fost propuse de o echipă de experți în Neurologia Lancet în 2016. Criteriile sunt următoarele: (1) encefalopatie cu convulsii, mioclonii, halucinații sau episoade asemănătoare accidentului vascular cerebral; (2) boală tiroidiană subclinică sau ușoară (de obicei hipotiroidism); (3) constatări normale sau anomalii nespecifice prezentate de RMN cerebral; (4) prezența anticorpilor tiroidieni în ser (peroxidază tiroidiană, tiroglobulină); (5) absența anticorpilor neuronali bine caracterizați în ser și LCR; și (6) excluderea rezonabilă a cauzelor alternative. El poate fi diagnosticat dacă un pacient îndeplinește toate criteriile (Graus și colab., 2016). Pacientul nostru a îndeplinit toate criteriile de mai sus și, prin urmare, ar putea fi diagnosticat cu HE. Majoritatea pacienților cu he răspund bine la steroizi; cu toate acestea, atunci când pacienții sunt rezistenți la steroizi, alte terapii imunosupresoare, inclusiv schimbul de plasmă, Igiv, metotrexat și micofenolat, s-au dovedit a fi eficiente. Dozele mari de metilprednisolon (500-1000 mg) sunt cele mai frecvent utilizate. Deoarece pacientul a prezentat simptome ușoare și refuzul utilizării unei doze mari de metilprednisolon, am prescris o doză mică de metilprednisolon. Pacientul nostru a fost supus terapiei cu steroizi și de atunci a rămas sănătos. Pacientul nu a primit alte tratamente de imunoterapie în timpul urmăririi. Într-un studiu observațional retrospectiv efectuat de Mamoudjy și colab. (2013) rezultatele cercetării au indicat că unii pacienți HE au suferit o recidivă, chiar și un al treilea atac, care a avut un interval de timp mai scurt (în medie 18 zile) comparativ cu cel al celui de-al doilea atac (în medie 213 zile). Pacienții cu recăderi au necesitat din nou metilprednisolon sau terapie imunosupresoare (Mamoudjy și colab., 2013). Pacientul nostru a suferit o recidivă la aproximativ 150 de zile după primul atac și terapia cu steroizi a fost eficientă. Sechele, cum ar fi dureri de cap, tulburări de memorie și așa mai departe, au fost, de asemenea, frecvente (Mamoudjy și colab., 2013), cu toate acestea, pacientul nostru nu a mai rămas din fericire sechele.
encefalopatia Hashimoto este dificil de diagnosticat cu exactitate, datorită asocierii sale cu o gamă largă de simptome clinice, precum și neuroimagistica nespecifică și prezentarea electroencefalogramei. Un articol anterior a raportat un caz de HE care a fost inițial diagnosticat greșit ca encefalită virală (He și colab., 2013), în care pacientul a prezentat o funcție cognitivă progresivă afectată și convulsii necontrolate fără febră. În cazul nostru, creșterea numărului de WBC și a proteinei CSF combinate cu febră și cefalee ne determină să o diagnosticăm ca encefalită virală. Febra a fost descrisă la mai mulți pacienți cu HE cu și fără tulburări tiroidiene (Huang și colab., 2011; Lu și colab., 2015). Deși motivul febrei în el este neclar, Lu și colab. (2015) a sugerat că poate fi un rezultat direct al inflamației combinate cu vasculita autoimună.
encefalopatia Hashimoto se poate manifesta în multe moduri diferite, inclusiv episoade asemănătoare accidentului vascular cerebral, convulsii, confuzie, mioclonus, psihoză acută, tulburări depresive și halucinații, determinând confundarea acestuia cu alte boli. Uwatoko și colab. (2018) a raportat un caz al unui pacient care a prezentat parkinsonism și o leziune asemănătoare tumorii dezvăluită prin RMN cerebral. După biopsie, sa constatat că leziunea nu a fost o tumoare și a fost confirmată în cele din urmă (Uwatoko și colab., 2018). Pacienții cu HE pot prezenta, de asemenea, simptome neobișnuite, cum ar fi paralizia pseudobulbară, polineuropatia senzorimotorie, simptomele catatonice, vertijul, slăbiciunea musculară, Coreea, opsoclonus și o durere de cap de tip nevralgie trigeminală, printre altele (Beckmann și colab., 2011; Salazar și colab., 2012; Sharan și colab., 2015; Ueno și colab., 2016; Karthik și colab., 2017; Emeksiz și colab., 2018; Oz Tuncer și colab., 2018). Demența progresivă rapidă, ca manifestare comună a HE, face necesară distingerea HE de alte boli cauzate de factori vasculari, infecțioși, toxico-metabolici și autoimuni, metastaze/neoplazii, erori iatrogenice/înnăscute ale metabolismului, boli neurodegenerative și boli sistemice/convulsii (Paterson și colab., 2012).
concluzie
în concluzie, diagnosticul HE este destul de complex, dar valoros datorită răspunsului său dramatic la terapia imunosupresoare. Atunci când clinicienii se confruntă cu encefalită inexplicabilă, funcția tiroidiană și nivelurile ATA trebuie considerate teste convenționale. El poate fi exclus ca diagnostic pentru pacienții cu niveluri serice normale de ATA. Pentru pacienții cu niveluri crescute de ATA, el trebuie luat în considerare după excluderea altor boli posibile.
Declarație privind disponibilitatea datelor
seturile de date generate pentru acest studiu sunt disponibile la cerere autorului corespondent.
declarație de etică
studiile care au implicat participanți umani au fost revizuite și aprobate de Comitetul de etică al primului spital al Universității Jilin, China. Pacienții / participanții și-au dat consimțământul scris în cunoștință de cauză pentru a participa la acest studiu. Consimțământul scris informat a fost obținut de la persoana(persoanele) pentru publicarea oricăror imagini sau date potențial identificabile incluse în acest articol.
contribuțiile autorului
HM a contribuit la conceperea și proiectarea manuscrisului. MY a scris prima schiță a manuscrisului. YY, XM, YX și NS au scris secțiuni ale manuscrisului. Toți autorii au contribuit la revizuirea manuscrisului, au citit și au aprobat versiunea trimisă.
finanțare
această lucrare a fost susținută de Programul Național cheie R & D din China (no.2017yfc0110304).
Conflict de interese
autorii declară că cercetarea a fost realizată în absența oricăror relații comerciale sau financiare care ar putea fi interpretate ca un potențial conflict de interese.
Beckmann, Y. Y., Top, D. și Yigit, T. (2011). Prezentări neobișnuite ale encefalopatiei lui Hashimoto: trigemen nevralgiaformă de cap, deviere oblică, hipomanie. Endocrin 40, 495-496. doi: 10.1007 / s12020-011-9506-x
rezumat PubMed / CrossRef Text Complet / Google Scholar
Brain, L., Jellinek, E. H. și Ball, K. (1966). Boala Hashimoto și encefalopatia. Lancet 2, 512-514.
Google Scholar
Duffey, P., Yee, S., Reid, I. N. și Bridges, L. R. (2003). Encefalopatia lui Hashimoto: constatări postmortem după status epilepticus fatal. Neurologie 61, 1124-1126.
rezumat PubMed / Google Scholar
Emeksiz, S., Kutlu, N. O., Alacakir, N. și Caksen, H. (2018). Un caz de encefalopatie Hashimoto cu rezistență la steroizi care se prezintă cu polineuropatie senzorimotorie. Turk. J. Pediatr. 60, 310–314. doi: 10.24953/turkjped.2018.03.012
PubMed rezumat / CrossRef text integral / Google Scholar
Ferracci, F., Bertiato, G. și Moretto, G. (2004). Encefalopatia lui Hashimoto: date epidemiologice și considerații patogenetice. J. Neurol. Sci. 217, 165–168.
rezumat PubMed / Google Scholar
Graus, F., Titulaer, M. J., Balu, R., Benseler, S., Bien, C. G., Cellucci, T. și colab. (2016). O abordare clinică a diagnosticului de encefalită autoimună. Lancet Neurol. 15, 391–404.
Google Scholar
El, L., Li, M., lung, X. H., Li, X. P. și Peng ,Y. (2013). Un caz de encefalopatie Hashimoto diagnosticat greșit ca encefalită virală. Am. J. Cazul Rep. 14, 366-369.
Google Scholar
Huang, W., Xia, C. și Chatham, M. (2011). Boala infecțioasă sau encefalopatia lui Hashimoto: un raport de caz. Sechestru 20, 717-719. doi: 10.1016 / j.sechestru.2011.04.011
PubMed rezumat / CrossRef text integral / Google Scholar
Karthik, M. S., Nandhini, K., Subashini, V. și Balakrishnan, R. (2017). Encefalopatia lui Hashimoto prezintă tulburări comportamentale neobișnuite la o adolescentă. Cazul Rep.Med. 2017, 3494310. doi: 10.1155/2017/3494310
PubMed rezumat / CrossRef Text Complet / Google Scholar
Kirshner, H. S. (2014). Encefalopatia lui Hashimoto: o scurtă trecere în revistă. Curr. Neurol. Neuroști. Rep. 14: 476.
Google Scholar
Lu, T., Zhou, Z., Wu, A., Qin, B. și Lu, Z. (2015). Encefalopatia febrilă Hashimoto asociată cu Hashitoxicoza. Acta Neurol. Belg. 115, 811–813.
Google Scholar
Mamoudjy, N., Korff, C., Maurey, H., Blanchard, G., Steshenko, D., Loiseau-Corvez, M. N. și colab. (2013). Encefalopatia lui Hashimoto: identificarea și rezultatul pe termen lung la copii. Eur. J. Pediatru. Neurol. 17, 280–287. doi: 10.1016 / j. ejpn.2012.11.003
rezumat PubMed / CrossRef Text Complet / Google Scholar
Menon, V., Subramanian, K. și Thamizh, J. S. (2017). Prezentările psihiatrice care anunță encefalopatia lui Hashimoto: o revizuire sistematică și o analiză a cazurilor raportate în literatură. J. Neurosci. Rural. Pract. 8, 261–267. doi: 10.4103 / jnrp.jnrp_440_16
PubMed rezumat / CrossRef Text Complet / Google Scholar
Oz Tuncer, G., Teber, S., Kutluk, M. G., Albayrak, P. și Deda, G. (2018). Encefalopatia lui Hashimoto prezentându-se ca paralizie pseudobulbară. Childs Nerv. Syst. 34, 1251–1254. doi: 10.1007 / s00381-018-3720-2
PubMed rezumat / CrossRef Text Complet / Google Scholar
Paterson, R. W., Takada, L. T. și Geschwind, MD (2012). Diagnosticul și tratamentul demențelor rapid progresive. Neurol Clin. Pract. 2, 187–200.
rezumat PubMed / Google Scholar
Salazar, R., Mehta, C., Zaher, N. și Miller, D. (2012). Opsoclonus ca manifestare a encefalopatiei lui Hashimoto. J. Clin. Neuroști. 19, 1465–1466. doi: 10.1016 / j. jocn.2012.02.012
rezumat PubMed / CrossRef Text Complet / Google Scholar
Sharan, A., Sengupta, S., Mukhopadhyay, S. și Ghosh, B. (2015). Encefalopatia lui Hashimoto se prezintă cu Coreea. J. Conf. Medicii India 63, 83-84.
rezumat PubMed / Google Scholar
Tran, M. H., Mkhikian, H., Sy, M., Perez-Alvarez, I. și Demetriou, M. (2018). Schimbul de plasmă pe termen lung ca terapie de întreținere pentru encefalopatia Hashimoto de tip cerebelos, un raport de caz. Transfuzie. Apher. Sci. 57, 418–420. doi: 10.1016 / j.transci.2018.05.027
rezumat PubMed / CrossRef Text Complet / Google Scholar
Ueno, H., Nishizato, C., Shimazu, T., Watanabe, H., Mizukami, T., Kosuge, H. și colab. (2016). Encefalopatia lui Hashimoto prezintă vertij și slăbiciune musculară la un pacient pediatru de sex masculin. Fără Hattatsu 48, 45-47.
rezumat PubMed / Google Scholar
Uwatoko, H., Yabe, I., Sato, S., Abe, M., Shirai, S., Takahashi, I. și colab. (2018). Encefalopatia lui Hashimoto imită o tumoare pe creier și descoperirile sale patologice: un raport de caz. J. Neurol. Sci. 394, 141–143. doi: 10.1016 / j.jns.2018.09.008
PubMed Rezumat / CrossRef Text Integral / Google Scholar
Yoneda, M. (2018). Encefalopatia Hashimoto și autoanticorpi. Nervul Cerebral 70, 305-314. doi: 10.11477 / mf.1416201004
PubMed Rezumat / CrossRef Text Complet / Google Scholar