Prises rapides
- Malgré l’absence de bénéfice longitudinal dans les essais cliniques précédents, l’évaluation de la viabilité du myocarde peut encore jouer un rôle sur un niveau personnalisé de prise de décision clinique pour les patients à haut risque atteints de coronaropathie modérée ou avancée.
- Les essais précédents utilisaient principalement la tomodensitométrie à émission monophotonique (SPECT) et l’échocardiographie de stress à la dobutamine pour l’évaluation de la viabilité; la technologie émergente offre une sensibilité plus élevée avec la résonance magnétique cardiovasculaire améliorée par contraste (CMR) et une spécificité plus élevée avec la CMR de stress de la dobutamine pour prédire l’amélioration de la fonction régionale après revascularisation.
- Les marqueurs cliniques tels que les symptômes ischémiques ainsi que la présence de vaisseaux cibles pour la revascularisation doivent être soigneusement examinés avant l’évaluation de la viabilité non invasive.
Introduction
Les maladies cardiovasculaires restent la principale cause de mortalité et de morbidité à l’ère moderne de la médecine.1 De nombreuses études de recherche ont porté sur des stratégies de prévention cardiovasculaire pour aider à prévenir de futurs événements ischémiques aigus en ralentissant la progression de l’athérosclérose et en réduisant le risque de perturbation de la plaque et de thrombose superposée. L’évaluation de la viabilité myocardique se situe à la fin de ce spectre et a été conçue pour sélectionner les patients atteints de cardiomyopathie ischémique pouvant présenter une inversion du dysfonctionnement myocardique.
Les événements ischémiques aigus et récurrents entraînent une cardiomyopathie ischémique associée à des hospitalisations récurrentes, à une mauvaise qualité de vie et à une mortalité accrue. Ce processus peut être inversé si nous pouvons identifier des cellules myocardiques dysfonctionnelles mais viables chez des patients atteints de cardiomyopathie ischémique. Au cours des dernières décennies, la capacité de détecter un myocarde viable a augmenté avec les technologies émergentes en imagerie cardiovasculaire et continue d’évoluer à mesure que la technologie se développe.
Malgré tous les progrès dans la détection des cellules myocardiques viables, il n’a pas été prouvé que l’imagerie de viabilité ait un impact sur les résultats cliniques après revascularisation dans les études prospectives.2,3 Cet article examinera le rôle actuel de l’évaluation de la viabilité myocardique non invasive dans la pratique clinique et résumera les points clés du document de pointe sur l’imagerie pour la viabilité myocardique récemment publié par l’American Heart Association (AHA).4
Lésions ischémiques irréversibles et réversibles: Fibrose, Hibernation et étourdissement
Avec une réduction chronique du flux sanguin myocardique, l’activation de plusieurs voies entraîne une inflammation, une apoptose, une nécrose et éventuellement une formation de tissu cicatriciel. Lorsque l’apport sanguin est nettement diminué mais pas totalement perturbé, les lésions myocardiques peuvent être d’un degré moindre; les cellules myocardiques seraient toujours viables et pourraient retrouver leur fonction une fois l’apport sanguin rétabli. Il existe deux types différents de dysfonctionnement myocardique dans le cadre de l’ischémie: l’hibernation et l’étourdissement.
Une diminution persistante de l’apport sanguin peut induire une régulation négative de la fonction myocardique en hibernation, tandis que l’étourdissement désigne une altération de la fonction contractile malgré un flux de repos normal.5,6 Quel que soit le flux sanguin, la réserve de débit coronaire est diminuée dans les deux types de dysfonctionnement myocardique, ce qui conduit éventuellement à des altérations structurelles et fonctionnelles du myocarde en provoquant une ischémie de demande. Il peut également y avoir une diminution de la réserve de débit coronaire chez les patients sans maladie limitant le débit épicardique mais présentant un dysfonctionnement microvasculaire sévère. Les fibroses ou les tissus infarctus ont des effets néfastes sur le remodelage myocardique et sont associés à des résultats défavorables; cependant, même le myocarde en hibernation peut servir de substrat pour les arythmies cardiaques et augmenter le risque de mort cardiaque subite.7
Modalités d’imagerie non invasives pour évaluer la viabilité myocardique
L’évaluation de la taille et de la fonction du ventricule gauche par échocardiographie est un outil essentiel pour évaluer la viabilité myocardique. Bien que l’amincissement de la paroi ne soit pas fiable pour estimer la fonction myocardique réversible, une augmentation de la taille du ventricule gauche est associée à un mauvais pronostic après revascularisation.
L’échocardiographie de stress à la dobutamine a été largement utilisée pour évaluer la contractilité et la viabilité du myocarde. Avec une perfusion continue de dobutamine, la perfusion myocardique augmente initialement avec la contractilité, mais à mesure que la dose de dobutamine augmente, le flux sanguin ne peut plus augmenter, ce qui réduit la contractilité. Ce phénomène est connu sous le nom de réaction biphasique qui prédit la récupération de la fonction myocardique après revascularisation.8
L’échocardiographie de suivi des taches est une autre modalité émergente qui peut estimer avec précision la récupération ventriculaire gauche après un infarctus du myocarde. L’imagerie par perfusion à contraste d’écho qui détecte l’intégrité microvasculaire cardiaque est également prometteuse; cependant, en raison de sa reproductibilité très variable, son utilité pour l’évaluation de la viabilité nécessitera des investigations supplémentaires.9
Au cours des dernières décennies, la tomodensitométrie à émission monophotonique (TEP) et la tomodensitométrie à émission de positons (TEP) ont été largement utilisées pour évaluer la viabilité myocardique. Étant un analogue du potassium, le thallium peut être utilisé pour détecter l’intégrité de la membrane cellulaire myocardique via des canaux Atpases Na / K, où les cellules viables présentent une absorption retardée par rapport à l’imagerie au repos.10 Contrairement au thallium, la SPECT à base de technétium ne démontre pas de distribution retardée.11 Au cours des dernières décennies, le thallium a rarement été utilisé en raison de l’augmentation des rayonnements ionisants par rapport au technétium.
Une autre modalité d’imagerie nucléaire couramment utilisée pour évaluer la vitalité myocardique est la TEP cardiaque. Dans un myocarde sain, la source d’énergie provient des acides gras, alors que dans un état ischémique, elle se déplace vers le métabolisme à base de glucose. Le 18F-fluorodésoxyglucose (18F-FDG) peut détecter ce changement dans le myocarde viable. L’évaluation habituelle de la viabilité consiste en une imagerie au repos et une imagerie métabolique avec 18F-FDG. Dans les zones sans perfusion au repos, comme indiqué avec de l’ammoniac N-13 ou du rubidium-82, la présence d’une absorption de 18F-FDG indique la viabilité. Comparé à SPECT, le PET a une résolution spatiale plus élevée, un rayonnement plus faible et une meilleure correction de l’atténuation. Il est à noter que chez les patients présentant une résistance à l’insuline, la mise à jour du FDG dans la zone normale peut rester inférieure à celle des régions ischémiques ou en hibernation. Une limitation de la TEP est la variabilité de la mise à jour du FDG, qui peut être affectée par le débit cardiaque, l’insuffisance cardiaque, le degré d’ischémie et l’activité sympathique.12
Lorsque l’ischémie persiste, une apoptose et une nécrose myocardiques se produisent, ce qui entraîne une augmentation de l’espace extracellulaire qui peut être détectée par une résonance magnétique cardiovasculaire (CMR) d’amélioration tardive du gadolinium (LGE). Chez les patients atteints de cardiomyopathie ischémique chronique, l’étendue transmurale de la LGE prédit la réversibilité de la contraction myocardique après une revascularisation réussie.13 Alors que l’EGL minimale (< 25%) dans un segment myocardique dysfonctionnel indique une forte probabilité de guérison, les chances de guérison dans une EGL > 50% d’infarctus transmural sont très faibles.13 À cet égard, la CMR LGE fournit des informations utiles pour guider la revascularisation. Dans les segments avec une implication limite de LGE (25-50%), la prévision de récupération avec LGE n’est pas assez forte.13
Parmi toutes les études ci-dessus, le pourcentage de LGE de l’épaisseur de la paroi a la sensibilité la plus élevée (95%) et la CMR de stress de dobutamine a la spécificité la plus élevée (91%) pour prédire la récupération myocardique régionale, tandis que l’échocardiographie de stress de dobutamine a démontré une bonne prévisibilité avec une sensibilité de 80% et une spécificité de 78%. Les études de viabilité nucléaire basées sur la TEP (87% et 83% respectivement pour l’imagerie au thallium et au technétium) et la TEP (92%) ont une bonne sensibilité; cependant, la spécificité a été inférieure à celle des autres modalités (< 70%).14-16
Le rôle de l’Imagerie de viabilité dans la pratique clinique
Les auteurs de State of the Art: Imaging for Viability4 ont proposé deux algorithmes différents chez les patients atteints de cardiomyopathie ischémique chronique (Figure 1) et subaiguë (Figure 2). Pour les deux algorithmes, il est important d’évaluer plusieurs facteurs, notamment les symptômes, les vaisseaux cibles pour la revascularisation et le degré de remodelage.
Figure 1
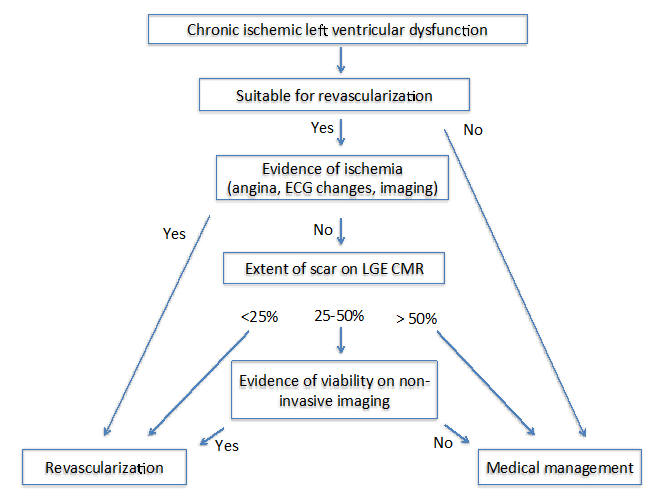
Figure 1

Figure 2
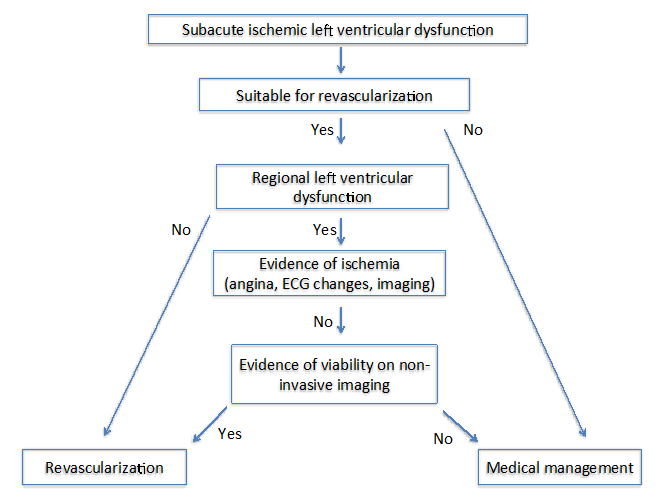
Figure 2

L’impact sur l’évaluation de la viabilité sur le résultat
L’analyse du sous-groupe de l’essai sur le traitement chirurgical de l’insuffisance cardiaque ischémique (STICH) a montré que les patients présentant une viabilité présentaient une mortalité à long terme inférieure à celle des patients ne présentant aucun signe de viabilité, et une amélioration significative de la fraction d’éjection ventriculaire gauche (FEVG) chez les patients présentant une viabilité myocardique, quelle que soit la stratégie de traitement. Cependant, le résultat après pontage aorto-coronarien (CABG) n’était pas significativement différent chez les patients présentant une viabilité par rapport aux patients sans viabilité.3 L’amélioration de la FEVG était similaire chez les patients présentant une viabilité et présentant une revascularisation par rapport aux patients traités par un traitement médical.3
À noter, dans l’essai STICH, la viabilité a été évaluée par échocardiographie de stress à la dobutamine ou SPECT. Cependant, de la même manière dans l’essai PARR-2 (F-18-fluorodésoxyglucose), la prise en charge assistée par imagerie par tomographie par émission de positons de patients présentant un dysfonctionnement ventriculaire gauche sévère et une maladie coronarienne suspectée, le résultat n’était pas différent lorsque la viabilité a été évaluée par TEP chez des patients présentant une cardiomyopathie ischémique subissant une CABG.17 On ne sait pas pourquoi la viabilité n’a pas eu d’impact sur les résultats après la revascularisation par rapport au traitement médical; cela pourrait être dû à la mise en œuvre réussie de la thérapie médicale, ou simplement refléter la complexité de la prise de décision chez ces patients, où plusieurs autres facteurs de risque jouent un rôle au-delà d’une modalité d’imagerie.
Conclusion
Bien qu’il n’ait pas été démontré que la viabilité myocardique ait un effet sur la survie après revascularisation, elle pourrait tout de même jouer un rôle dans la pratique clinique, en particulier chez les patients à haut risque d’âge avancé ou présentant des comorbidités importantes où les risques et les avantages de la revascularisation restent incertains. Chez les patients atteints de cardiomyopathie ischémique et d’un score de risque élevé de la Société des chirurgiens thoraciques (STS), la prise en charge est complexe et les futurs essais devraient continuer à explorer cette ère avec l’imagerie multimodale en tenant compte de plusieurs autres facteurs de risque qui pourraient affecter le résultat.
Les comorbidités sous-jacentes et les caractéristiques du patient doivent être soigneusement examinées afin de choisir la bonne modalité d’imagerie pour l’évaluation de la viabilité. La décision d’utiliser la TEP ou la CMR est prise de patient à patient. La TEP doit être envisagée lorsqu’un patient présentant un infarctus du myocarde important que l’on pensait non viable par une technique d’imagerie alternative continue d’avoir une angine réfractaire ou limitant les symptômes, des exacerbations d’insuffisance cardiaque malgré un traitement médical maximal, des arythmies ventriculaires ou une sténose importante de l’artère coronaire où la présence même d’un petit îlot de myocarde viable fera probablement basculer la décision en faveur de la revascularisation. Chez les patients présentant une insuffisance rénale ou un dispositif cardiaque implanté, la TEP est préférée. Chez les patients présentant un diabète mal contrôlé, une fraction d’éjection sévèrement réduite, une épaisseur diastolique terminale inférieure à 6 mm, ou chez ceux présentant une sténose dans la distribution coronarienne multiple, la TEP doit être évitée alors qu’en cas de claustrophobie sévère, d’insuffisance rénale ou de présence de dispositifs implantés, l’utilisation de la CMR est limitée et / ou contre-indiquée.
- Murray CJ, Lopez AD. Projections alternatives de mortalité et d’invalidité par cause. 1990-2020 : étude mondiale sur la charge de morbidité. Lancette 1997; 349: 1498-504.
- Bonow RO, Maurer G, Lee KL, et al. Viabilité myocardique et survie dans le dysfonctionnement ventriculaire gauche ischémique. N Engl J Med 2011; 364: 1617-25.
- Panza JA, Ellis AM, Al-Khalidi HR, et al. Viabilité myocardique et résultats à long terme dans la cardiomyopathie ischémique. En anglais J Med 2019; 381:739-8.
- Garcia MJ, Kwong RY, Scherrer-Crosbie M, et al. État de l’art: imagerie pour la viabilité du myocarde: une déclaration scientifique de l’American Heart Association. Circ Cardiovasc Imaging 2020; 13 Juil:.
- Bolli R. Aspects fondamentaux et cliniques de l’étourdissement myocardique. Prog Cardiovasc Dis 1998; 40: 477-516.
- Ryan MJ, Perera D. Identification et gestion du myocarde hibernant: quoi de neuf et ce qui reste inconnu? Curr Représentant de l’insuffisance cardiaque 2018; 15:214-23.
- Canty JM Jr, Suzuki G, Banas MD, Verheyen F, Borgers M, Fallavollita JA. Myocarde en hibernation: adapté chroniquement à l’ischémie mais vulnérable à la mort subite. Circ Res 2004; 94:1142-9.
- Hernandez-Pampaloni M, Peral V, Carreras JL, Sanchez-Harguindey L, Vilacosta I. La réponse biphasique à la dobutamine prédit une amélioration du dysfonctionnement ventriculaire gauche après revascularisation: corrélation avec les tomographies d’émission de positons et de redistribution de repos 201Tl. Int J Cardiovasc Imaging 2003; 19:519-28.
- Porter TR, Mulvagh SL, Abdelmoneim SS, et al. Applications cliniques des agents améliorant les ultrasons en échocardiographie: mise à jour des lignes directrices de l’American Society of Echocardiography de 2018. J Am Soc Echocardiogr 2018; 31:241-74.
- Piwnica-Worms D, Chiu ML, Kronauge JF. Cinétique divergente de 201Tl et de 99mTc-SESTAMIBI dans les myocytes ventriculaires de poussin en culture pendant l’épuisement de l’ATP. Circulation 1992; 85:1531-41.
- Berman DS, Kiat H, Van Train KF, Friedman J, Garcia EV, Maddahi J. Comparaison de SPECT utilisant des agents technétium-99m et du thallium-201 et du PET pour l’évaluation de la perfusion myocardique et de la viabilité. Am J Cardiol 1990; 66:72E-79E.
- Löffler AI, Kramer CM. Test de viabilité myocardique pour guider la revascularisation coronaire. Interv Cardiol Clin 2018; 7:355-65.
- Kim RJ, Wu E, Rafael A, et al. L’utilisation de l’imagerie par résonance magnétique à contraste amélioré pour identifier un dysfonctionnement myocardique réversible. N Engl J Med 2000; 343: 1445-53.
- Bax JJ, Poldermans D, Elhendy A, Boersma E, Rahimtoola SH. Sensibilité, spécificité et précision prédictive de diverses techniques non invasives pour détecter le myocarde en hibernation. Curr Probl Cardiol 2001; 26:147-186.
- Bax JJ, van der Wall EE, Harbinson M. Techniques de radionucléides pour l’évaluation de la viabilité myocardique et de l’hibernation. Cœur 2004; 90: v26-v33.
- Pagano D, Bonser R, Townend J, Ordoubadi F, Lorenzoni R, Camici P. Predictive value of dobutamine echocardiography and positron emission tomography in identifying hibernating myocarde in patients with postischaemic heart failure. Cœur 1998; 79:281-8.
- Beanlands RSB, Nichol G, Huszti E, et al. F-18 – tomographie par émission de positons par fluorodésoxyglucose prise en charge assistée par imagerie de patients présentant un dysfonctionnement ventriculaire gauche sévère et une maladie coronarienne suspectée: un essai randomisé et contrôlé (PARR-2). J Am Coll Cardiol 2007; 50:2002-12.
Sujets Cliniques: Arythmies et EP Clinique, Diabète et Maladie Cardiométabolique, Dyslipidémie, Insuffisance Cardiaque et Cardiomyopathies, Imagerie Non Invasive, Dispositifs Implantables, SCD / Arythmies Ventriculaires, Fibrillation Auriculaire / Arythmies Supraventriculaires, Métabolisme Lipidique, Nouveaux Agents, Tomodensitométrie, Échocardiographie / Échographie, Imagerie Nucléaire
Mots clés: Dyslipidemias, Apoptosis, Arrhythmias, Cardiac, Biological Phenomena, Atherosclerosis, Ammonia, Cardiomyopathies, Cicatrix, Cardiovascular Diseases, Constriction, Pathologic, Contrast Media, Coronary Vessels, Death, Sudden, Cardiac, Dobutamine, Down-Regulation, Echocardiography, Echocardiography, Stress, Extracellular Space, Fatty Acids, Fluorodeoxyglucose F18, Gadolinium, Glucose, Hemodynamics, Hibernation, Hospitalization, Inflammation, Insulin Resistance, Myocardial Ischemia, Ischemia, Multimodal Imaging, Myocardium, Myocytes, Cardiac, Plaque, Atherosclerotic, Positron-Emission Tomography, Pronostic, Potassium, Qualité de Vie, Reproductibilité des Résultats, Facteurs de risque, Rubidium, Radio-Isotopes du Rubidium, Volume d’AVC, Technétium, Thallium, Thrombose, Tomographie, Émission Calculée, Fonction Ventriculaire, Gauche
< Retour à la liste