Quick ia
- în ciuda lipsei de beneficii longitudinale în studiile clinice anterioare, evaluarea viabilității miocardice poate juca în continuare un rol la un nivel personalizat de luare a deciziilor clinice pentru pacienții cu risc crescut cu boală coronariană moderată și avansată.
- studiile anterioare au utilizat în principal tomografie computerizată cu emisie de un singur foton (SPECT) și ecocardiografie de stres dobutamină pentru evaluarea viabilității; tehnologia emergentă oferă o sensibilitate mai mare cu rezonanță magnetică cardiovasculară îmbunătățită a contrastului (CMR) și o specificitate mai mare cu CMR de stres dobutamină pentru a prezice îmbunătățirea funcției regionale după revascularizare.
- markerii clinici, cum ar fi simptomele ischemice, precum și prezența vaselor țintă pentru revascularizare, trebuie examinați cu atenție înainte de evaluare pentru evaluarea viabilității neinvazive.
Introducere
bolile cardiovasculare rămân principala cauză a mortalității și morbidității în epoca modernă a medicinei.1 au existat numeroase studii de cercetare care se concentrează pe strategii de prevenire cardiovasculară pentru a ajuta la prevenirea viitoarelor evenimente ischemice acute prin încetinirea progresiei aterosclerozei și reducerea riscului de întrerupere a plăcii și a trombozei suprapuse. Evaluarea viabilității miocardice a fost la sfârșitul acestui spectru și a fost concepută pentru a selecta pacienții cu cardiomiopatie ischemică care pot prezenta inversarea disfuncției miocardice.
evenimentele ischemice Acute și recurente duc la cardiomiopatie ischemică care este asociată cu spitalizări recurente, o calitate slabă a vieții și o mortalitate crescută. Acest proces poate fi inversat dacă putem identifica celule miocardice disfuncționale, dar viabile la pacienții cu cardiomiopatie ischemică. În ultimele decenii, capacitatea de a detecta miocardul viabil a crescut odată cu tehnologiile emergente în imagistica cardiovasculară și continuă să evolueze pe măsură ce tehnologia crește.
în ciuda tuturor progreselor în detectarea celulelor miocardice viabile, imagistica viabilității nu a fost dovedită a avea un impact asupra rezultatului clinic după revascularizare în studiile prospective.2,3 acest articol va trece în revistă rolul actual al evaluării non-invazive a viabilității miocardice în practica clinică și va rezuma punctele cheie din documentul recent publicat privind imagistica pentru viabilitatea miocardică document de la American Heart Association (Aha).4
leziuni ischemice ireversibile și reversibile: Fibroza, hibernarea și asomarea
cu reducerea cronică a fluxului sanguin miocardic, activarea mai multor căi duce la inflamație, apoptoză, necroză și, eventual, la formarea țesutului cicatricial. Atunci când aportul de sânge este semnificativ scăzut, dar nu este complet perturbat, leziunile miocardice pot fi într-un grad mai mic; celulele miocardice ar fi în continuare viabile și ar putea să-și recapete funcția după restabilirea alimentării cu sânge. Există două tipuri diferite de disfuncție miocardică în stabilirea ischemiei: hibernare și asomare.
scăderea persistentă a aportului de sânge poate induce reglarea în jos a funcției miocardice în hibernare, în timp ce asomarea se referă la afectarea funcției contractile în ciuda fluxului normal de repaus.5,6 indiferent de fluxul sanguin, rezerva de flux coronarian este scăzută în ambele tipuri de disfuncție miocardică, ceea ce duce în cele din urmă la modificări structurale și funcționale ale miocardului prin provocarea ischemiei cererii. De asemenea, poate exista o scădere a rezervei de flux coronarian la pacienții fără boală de limitare a fluxului epicardic, dar cu disfuncție microvasculară severă. Fibroza sau țesutul infarctat are efecte dăunătoare asupra remodelării miocardului și este asociat cu rezultate adverse; cu toate acestea, chiar și miocardul hibernant poate servi drept substrat pentru aritmii cardiace și poate crește riscul de moarte subită cardiacă.7
modalități imagistice neinvazive de evaluare a viabilității miocardice
evaluarea mărimii și funcției ventriculului stâng cu ecocardiografie este un instrument esențial pentru evaluarea viabilității miocardice. În timp ce subțierea peretelui nu este fiabilă pentru a estima funcția miocardică reversibilă, creșterea dimensiunii ventriculului stâng este asociată cu un prognostic slab după revascularizare.
ecocardiografia stresului Dobutaminic a fost utilizată pe scară largă pentru a evalua contractilitatea și viabilitatea miocardului. Cu perfuzie continuă de dobutamină, perfuzia miocardică crește inițial odată cu contractilitatea, dar pe măsură ce doza de dobutamină crește, fluxul sanguin nu poate fi escaladat în continuare, rezultând o contractilitate redusă. Acest fenomen este cunoscut sub numele de reacție bifazică care prezice recuperarea funcției miocardice după revascularizare.8
ecocardiografia de urmărire a petelor este o altă modalitate emergentă care poate estima cu exactitate recuperarea ventriculului stâng după infarctul miocardic. Imagistica de perfuzie cu contrast ecou care detectează integritatea microvasculară cardiacă este, de asemenea, promițătoare; cu toate acestea, datorită reproductibilității foarte variabile, utilitatea sa pentru evaluarea viabilității va necesita investigații suplimentare.9
în ultimele decenii, tomografia computerizată cu emisie de un singur foton (SPECT) și tomografia cu emisie de pozitroni (PET) au fost utilizate pe scară largă pentru a evalua viabilitatea miocardică. Fiind un analog de potasiu, taliul poate fi utilizat pentru a detecta integritatea membranei celulare miocardice prin intermediul canalelor de Na / K ATPază, unde celulele viabile demonstrează absorbția întârziată în comparație cu imagistica în repaus.10 spre deosebire de taliu, SPECT pe bază de technețiu nu demonstrează o distribuție întârziată.11 în ultimele decenii, taliul a fost rar utilizat datorită creșterii radiațiilor ionizante în comparație cu technețiul.
o altă modalitate de imagistică nucleară utilizată în mod obișnuit pentru a evalua vitalitatea miocardului este pet cardiac. Într-un miocard sănătos, sursa de energie derivă din acizi grași, în timp ce într-o stare ischemică se îndreaptă spre metabolismul pe bază de glucoză. 18F-fluorodeoxiglucoza (18F-FDG) poate detecta această schimbare a miocardului viabil. Evaluarea obișnuită a viabilității constă în imagistica de repaus și imagistica metabolică cu 18F-FDG. În zonele fără perfuzie de repaus, așa cum se arată cu N-13 amoniac sau rubidiu-82, prezența absorbției 18F-FDG indică viabilitatea. Comparativ cu SPECT, PET are o rezoluție spațială mai mare, radiații mai mici și are o corecție mai bună a atenuării. De remarcat, la pacienții cu rezistență la insulină, actualizarea FDG în zona normală poate rămâne mai mică decât cea a regiunilor ischemice sau hibernante. O limitare a PET este variabilitatea actualizării FDG, care poate fi afectată de debitul cardiac, insuficiența cardiacă, gradul de ischemie și activitatea simpatică.12
când ischemia persistă, apare apoptoza miocardică și necroza, ceea ce duce la creșterea spațiului extracelular care poate fi detectat prin rezonanța magnetică cardiovasculară (CMR) cu amplificare târzie a gadoliniului (LGE). La pacienții cu cardiomiopatie ischemică cronică, gradul transmural al LGE prezice reversibilitatea contracției miocardice după revascularizarea cu succes.13 în timp ce LGE minim (<25%) într-un segment miocardic disfuncțional indică o probabilitate mare de recuperare, șansa de recuperare într-un LGE >50% al infarctului transmural este foarte mică.13 în această privință, LGE CMR oferă informații utile pentru orientarea revascularizării. În segmentele cu implicare LGE la limită (25-50%), Predicția de recuperare cu LGE nu este suficient de puternică.13
dintre toate studiile de mai sus, procentul LGE al grosimii peretelui are cea mai mare sensibilitate (95%), iar CMR de stres dobutamină are cea mai mare specificitate (91%) pentru a prezice recuperarea miocardică regională, în timp ce ecocardiografia de stres dobutamină a demonstrat o bună predictibilitate cu 80% sensibilitate și 78% specificitate. Studiile de viabilitate nucleară bazate pe SPECT (87% și, respectiv, 83% pentru imagistica cu taliu și technețiu) și PET (92%) au o sensibilitate bună; cu toate acestea, specificitatea a fost mai mică în comparație cu alte modalități (<70%).14-16
rolul imagisticii viabilității în practica clinică
autorii tehnicii: imagistica pentru Viabilitate4 au propus doi algoritmi diferiți la pacienții cu cardiomiopatie ischemică cronică (Figura 1) și subacută (Figura 2). Pentru ambii algoritmi, este important să se evalueze mai mulți factori care includ simptomele, vasele țintă pentru revascularizare și gradul de remodelare.
Figura 1
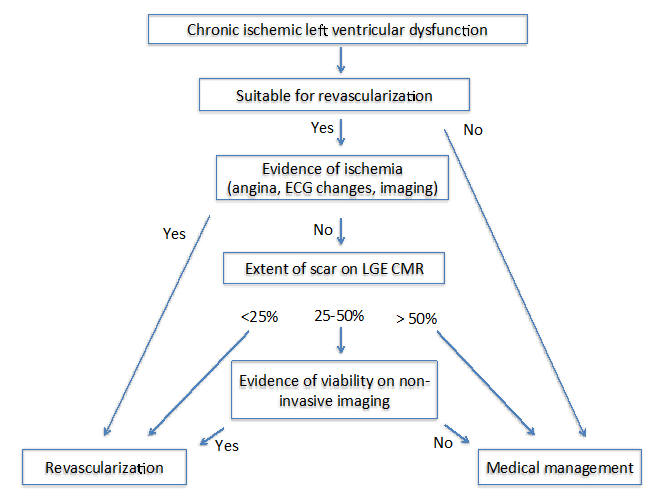
Figura 1

Figura 2
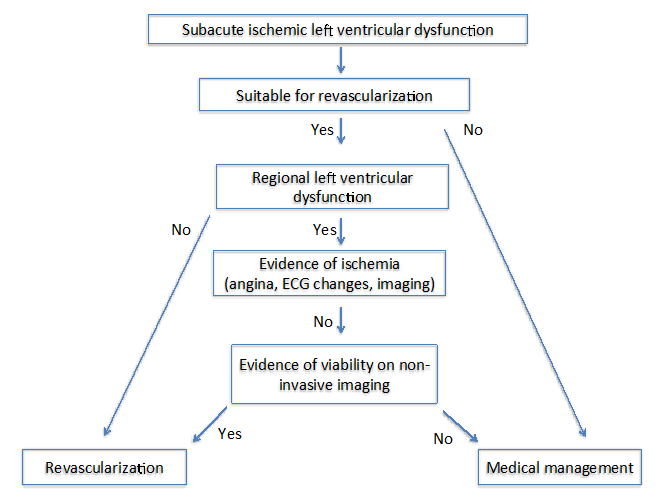
Figura 2

impactul asupra evaluării viabilității asupra rezultatului
analiza subgrupului tratamentului chirurgical pentru insuficiență cardiacă ischemică (STICH) a arătat că pacienții cu viabilitate au avut o mortalitate pe termen lung mai mică comparativ cu pacienții care nu au prezentat semne de viabilitate și a existat o îmbunătățire semnificativă a fracției de ejecție a ventriculului stâng (FEVS) la pacienții care au demonstrat viabilitate miocardică, indiferent de strategia de tratament. Cu toate acestea, rezultatul după grefa de bypass coronarian (CABG) nu a fost semnificativ diferit la pacienții care au avut viabilitate comparativ cu pacienții fără viabilitate.3 îmbunătățirea FEVS a fost similară la pacienții cu viabilitate care au avut revascularizare în comparație cu pacienții care au fost tratați cu terapie medicală.3
de notat, în studiul STICH, viabilitatea a fost evaluată prin ecocardiografie de stres dobutamină sau SPECT. Cu toate acestea, în mod similar în studiul F-18-fluorodeoxiglucoză cu tomografie cu emisie de pozitroni-imagistică asistată de pacienți cu disfuncție ventriculară stângă severă și boală coronariană suspectată (PARR-2), Rezultatul nu a fost diferit atunci când viabilitatea a fost evaluată prin PET la pacienții cu cardiomiopatie ischemică supuși CABG.17 nu este clar de ce viabilitatea nu a avut un impact asupra rezultatului după revascularizare în comparație cu terapia medicală; s-ar putea datora implementării cu succes a terapiei medicale sau ar putea reflecta pur și simplu complexitatea procesului decizional la acei pacienți, unde mai mulți alți factori de risc joacă un rol dincolo de o modalitate imagistică.
concluzie
deși viabilitatea miocardică nu s-a dovedit a avea un efect asupra supraviețuirii după revascularizare, aceasta ar putea juca totuși un rol în practica clinică, în special la pacienții cu risc crescut cu vârstă înaintată sau cu comorbidități semnificative în care riscurile și beneficiile revascularizării rămân neclare. La pacienții cu cardiomiopatie ischemică și un scor de risc ridicat al Societății chirurgilor toracici (STS), managementul este complex, iar studiile viitoare ar trebui să continue să exploreze această eră cu imagistica multimodală, luând în considerare alți câțiva factori de risc care ar putea afecta rezultatul.
comorbiditățile subiacente și caracteristicile pacientului trebuie revizuite cu atenție pentru a alege modalitatea imagistică potrivită pentru evaluarea viabilității. Decizia de a utiliza PET sau CMR se ia de la pacient la pacient. PET trebuie luat în considerare atunci când un pacient cu un infarct miocardic mare despre care s-a crezut că este neviabil printr-o tehnică imagistică alternativă continuă să aibă angină refractară sau care limitează simptomele, exacerbări ale insuficienței cardiace în ciuda terapiei medicale maxime, aritmii ventriculare sau are o stenoză coronariană semnificativă în care prezența chiar și a unei mici insule de miocard viabil va schimba probabil decizia în favoarea revascularizării. La pacienții cu insuficiență renală sau cu un dispozitiv cardiac implantat, PET este preferat. La pacienții cu diabet zaharat slab controlat, fracție de ejecție redusă sever, cu grosimea diastolică finală mai mică de 6 mm sau la cei cu stenoză în distribuție multiplă a arterei coronare, PET trebuie evitat în timp ce în claustrofobie severă, insuficiență renală sau prezența dispozitivelor implantate, utilizarea CMR este limitată și/sau contraindicată.
- Murray CJ, Lopez AD. Proiecții Alternative ale mortalității și dizabilității prin cauză. 1990-2020: studiul Global burden of disease. Lancet 1997; 349:1498-504.
- Bonow RO, Maurer G, Lee KL și colab. Viabilitatea miocardică și supraviețuirea în disfuncția ventriculară stângă ischemică. N Engl J Med 2011; 364:1617-25.
- Panza JA, Ellis AM, Al-Khalidi HR și colab. Viabilitatea miocardică și rezultatele pe termen lung în cardiomiopatia ischemică. N Engl J Med 2019; 381:739-8.
- Garcia MJ, Kwong RY, Scherrer-Crosbie M, și colab. Stadiul tehnicii: imagistica pentru viabilitatea miocardică: o declarație științifică a American Heart Association. Circ Cardiovasc Imaging 2020; Iulie 13:.
- Bolli R. aspecte de bază și clinice ale asomării miocardice. Prog Cardiovasc Dis 1998; 40:477-516.
- Ryan MJ, Perera D. identificarea și gestionarea miocardului hibernant: ce este nou și ce rămâne necunoscut? Curr Inima Fail Rep 2018; 15: 214-23.
- Canty JM Jr, Suzuki G, Banas MD, Verheyen F, Borgers M, Fallavollita JA. Miocardul hibernant: adaptat cronic la ischemie, dar vulnerabil la moartea subită. Circ Res 2004; 94: 1142-9.
- Hernandez-Pampaloni m, Peral V, Carreras JL, Sanchez-Harguindey L, Vilacosta I. răspunsul bifazic la dobutamină prezice îmbunătățirea disfuncției ventriculului stâng după revascularizare: corelarea cu emisia de pozitroni și tomografiile rest-redistribuire 201tl. Int J Cardiovasc Imaging 2003; 19: 519-28.
- Porter TR, Mulvagh SL, Abdelmoneim SS și colab. Aplicații clinice ale agenților de îmbunătățire cu ultrasunete în ecocardiografie: 2018 Societatea Americană de orientări ecocardiografie actualizare. J Am Soc Ecocardiogr 2018; 31:241-74.
- Piwnica-viermi D, Chiu ML, Kronauge JF. Cinetica divergentă a 201Tl și 99mTc-SESTAMIBI în miocitele ventriculare de pui cultivate în timpul epuizării ATP. Circulație 1992; 85:1531-41.
- Berman DS, Kiat H, Van Train KF, Friedman J, Garcia EV, Maddahi J. Compararea SPECT folosind agenți technețiu-99m și taliu-201 și PET pentru evaluarea perfuziei miocardice și a viabilității. Am J Cardiol 1990; 66: 72E-79E.
- l Oktiffler AI, Kramer CM. Testarea viabilității miocardice pentru a ghida revascularizarea coronariană. Interv Cardiol Clin 2018; 7: 355-65.
- Kim RJ, Wu E, Rafael a, și colab. Utilizarea imagisticii prin rezonanță magnetică cu contrast îmbunătățit pentru a identifica disfuncția miocardică reversibilă. N Engl J Med 2000; 343:1445-53.
- Bax JJ, Poldermans D, Elhendy A, Boersma E, Rahimtoola SH. Sensibilitatea, specificitatea și precizia predictivă a diferitelor tehnici neinvazive pentru detectarea miocardului hibernant. Curr Probl Cardiol 2001; 26:147-186.
- Bax JJ, van der Wall ee, Harbinson M. tehnici de radionuclizi pentru evaluarea viabilității miocardice și a hibernării. Inimă 2004; 90:v26–v33.
- Pagano D, Bonser R, Townend J, Ordoubadi F, Lorenzoni R, Camici P. Valoarea predictivă a ecocardiografiei dobutaminei și tomografiei cu emisie de pozitroni în identificarea miocardului hibernant la pacienții cu insuficiență cardiacă postischemică. Inimă 1998; 79: 281-8.
- BEANLANDS RSB, Nichol G, Huszti E și colab. F-18-fluorodeoxiglucoză tomografie cu emisie de pozitroni imagistică-managementul asistat al pacienților cu disfuncție ventriculară stângă severă și boală coronariană suspectată: un studiu randomizat, controlat (PARR-2). J Am Coll Cardiol 2007; 50: 2002-12.
subiecte clinice: Aritmii și EP Clinic, diabet și boli cardiometabolice, dislipidemie, insuficiență cardiacă și cardiomiopatii, imagistică neinvazivă, dispozitive implantabile, aritmii SCD/ventriculare, fibrilație atrială/aritmii supraventriculare, Metabolism lipidic, agenți noi, tomografie computerizată, ecocardiografie/ultrasunete, imagistică nucleară
cuvinte cheie: Dyslipidemias, Apoptosis, Arrhythmias, Cardiac, Biological Phenomena, Atherosclerosis, Ammonia, Cardiomyopathies, Cicatrix, Cardiovascular Diseases, Constriction, Pathologic, Contrast Media, Coronary Vessels, Death, Sudden, Cardiac, Dobutamine, Down-Regulation, Echocardiography, Echocardiography, Stress, Extracellular Space, Fatty Acids, Fluorodeoxyglucose F18, Gadolinium, Glucose, Hemodynamics, Hibernation, Hospitalization, Inflammation, Insulin Resistance, Myocardial Ischemia, Ischemia, Multimodal Imaging, Myocardium, Myocytes, Cardiac, Plaque, Atherosclerotic, Positron-Emission Tomography, Prognostic, potasiu, calitatea vieții, reproductibilitatea rezultatelor, factori de risc, rubidiu, radioizotopi de rubidiu, volum accident vascular cerebral, technețiu, taliu, tromboză, tomografie, funcție ventriculară calculată prin emisie, stânga
< înapoi la listări